PED 2 - Síndromes respiratórias Flashcards
Quais são as FR que definem taquipneia nas diferentes faixas etárias?
0 - 2 meses: ≥ 60 irpm
2 - 12 meses: ≥ 50 irpm
1 - 5 anos: ≥ 40 irpm
“Até 60 dias, vai até 60”
A presença de estridor denuncia doença em que local?
REGIÃO PERIGLÓTICA
Qual o principal agente do
RESFRIADO COMUM / rinossinusite / rinofaringite?

RINOVÍRUS
Outros: enterovírus, adenovírus, influenza, coronavírus, VSR.

Qual duração média de um quadro de resfriado comum?
7 dias
Qual achado é obrigatório no resfriado comum?
CORIZA
D0 - D2: hialina
≥ D3: mucopurulenta → NÃO SIGNIFICA BACTÉRIA

Que medicamentos são contraindicados para crianças com resfriado comum?
- AAS → risco de síndrome de Reye
- Mucolítico
- Antitussígeno
- Descongestionante
- Anti-histamínico
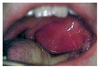
Quais são as indicações de ATB nas crianças com OTITE MÉDIA AGUDA?
-
Tratar sempre:
- < 6m
- Otorreia
- Doença grave (dor moderada a grave, febre ≥ 39ºC, dor > 48h).
- Bilateral: tratar só < 2a.
Quais os principais agentes da OMA?
- Streptococcus pneumoniae
- Haemophilus influenzae não tipável
- Moraxella catarrhalis
Quais os mecanismos de resistência
dos principais agentes da OMA?
-
S. pneumoniae
- Pode ser resistente à penicilina por alteração na afinidade da PBP.
-
H. influenzae e Moraxella
- Podem ser resistentes à penicilina por produzirem ß-lactamase.
Qual primeira escolha ATB na OMA?
AMOXICILINA (45 mg/kg/dia por 10 dias)
Quem deve receber dose dobrada de ATB na OMA?
Como faz?
AMOXICILINA (80-90 mg/kg/dia)
- Crianças < 2 anos
- Frequenta creche
- Uso recente de ATB
Como proceder em caso de falha terapêutica
no primeiro curso de ATB para OMA?
Falha terapêutica (após 48-72h):
AMOXICILINA (dose dobrada) + CLAVULANATO
OMA associada à conjuntivite
Pensar em que agente?
Como tratar?
HEMÓFILO
(EYEmófilo)
AMOXICILINA + CLAVULANATO
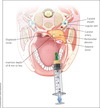
O que define uma OTITE MÉDIA SEROSA?
Efusão em orelha média sem sinais de inflamação, sem dor

Qual a evolução esperada de uma OMA com efusão / serosa?
RESOLUÇÃO ESPONTÂNEA EM 3 MESES
- Se > 3m = OMA com efusão crônica
- Encaminhar ao OTORRINO → avaliará inserção de TV
Qual o diagnóstico?

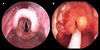
MASTOIDITE AGUDA = COMPLICAÇÃO DA OMA
- Hiperemia retroauricular
- Dor retroauricular
-
EDEMA retroauricular
- Desaparecimento do sulco
- Deslocameno anterior do pavilhão

Qual a conduta?

MASTOIDITE AGUDA = INTERNAÇÃO HOSPITALAR
- TC de mastoide
- Miringotomia
-
ATB IV
- Ceftriaxona
- Amoxicilina+clavulanato
- Cefuroxima

Quais seios da face estão presentes ao nascimento?

APENAS O SEIO ETMOIDAL
Qual o primeiro seio da face a surgir após o nascimento?
Que idade?
SEIOS MAXILARES
Com 4 anos

Que seio da face surge aos 5 anos?
SEIOS ESFENOIDAIS
Após os maxilares (4a), este surge aos 5 anos

Qual último seio da face a surgir? Com que idade?
SEIOS FRONTAIS
Apenas em idade escolar (após os 6 anos)

Quais são as 3 possíveis apresentações da sinusite bacteriana aguda?
1) RESFRIADO ARRASTADO: IVAS > 10d, tosse diurna
2) Quadro GRAVE: febre > 39 graus com rinorreia purulenta
3) Resfriado que piora
Quais os agentes causadores da sinusite bacteriana aguda?
OS MESMOS DA OMA!
- Streptococcus pneumoniae
- Haemophilus influenzae não tipável
- Moraxella catarrhalis
Como é o tratamento da sinusite bacteriana aguda:
AMOXICILINA nos mesmos esquemas da OMA
DURAÇÃO: manter até 7 dias após a melhora clínica