Cancergenomik Flashcards
Vilken cancer drabbas man av vid mutation i excision repair genes?
Xeroderma pigmentosom (autosomalt recessiv)
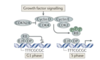
Vilka signaltransduktionsvägar aktiveras av BCR-ABL?
- RAS/MAP kinaset (proliferation, tillväxt, överlevnad)
- JAK/STAT 5 (proliferation)
- PI-3 kinaset (celltillväxt, glukosmetabolism, proliferation, cellmigration)
- MYC (celltillväxt)

Vilken gen har oftast muterats vid ärftlig retinoblastom?
RB1
Vad är fusionsgenen i KML (kronisk myeloisk leukemi)?
En translokation mellan kromosom 9 och 22. Ger BCR-ABL.
Vad är en PAN-inhibitor?
Tyrosinkinasinhibitorer som inte är specifika. Dessa har mycket större biverkningar än de specifika inhibitorerna.
Man brukar dela in cancergener i tre olika grupper. Vilka?
- Onkogener
- Tumörsupperssorgener
- DNA-reparationsgener
Vilken gen har oftast muterats vid ärftlig Li-Fraumeni syndrom (mescenkymal- oche epitel- tumörer)?
p53
Vilken gen har oftast muterats vid ärftlig Multipel endokrin neoplasi?
RET (protoonkogen)
Vad används tyrosinkinasinhibitorer till?
- Läkemedel för cancerbehandling vid cancer som beror på fusionsproteiner.
- Inhiberar fusionsproteiner (fusionsreceptorer) med hög specificitet (färre biverkningar än cytostatika).
- Inducerar apoptos i cancercellen.
I vilken ålder ses största delen av tumörutveckling?
Över 65 års ålder sker 65% av alla cancrar.
Hur fungerar Imatinib?
Blockerar kompetetivt ATP-fickan i BCR-ABL proteinet. Kommer då inhibera BCR-ABLs signaltransduktionsväg (signalöverföring).
Vad kodar HER2 för?
En tillväxtfaktorreceptor. HER2 är en onkogen vid dess amplifierad form. Finns i vissa bröstcancerformer.
Hur kan balancerad translokation eller balanserad inversion leda till punkmutation?
Vid balanserad translokation eller inversion (omvändning) kan t.ex. ske promotor swapping mellan två gener vilket leder till förändrat genuttryck

Ange namn på olika onkogener samt deras funktion?
- Tillväxtfaktorer (TGFA, PDGFB)
- Tillväxtfaktorreceptorer (EGFR, HER2)
- Signalmediatorer (RAS, ABL)
- Transkriptionsfaktorer (MYS, NMYS)
- Cellcyckelregulator (CDK4, CCND1)
- Apoptosregulator (BCL2, MCL1)
- Kromatinmodifierare (ARID1A, CREBBP)
Vilka mekanismer leder till aktivering av onkogner?
- punktmutation
- genamplifiering
- balanserad kromosomrearangemang (t.ex. translokation/inversion)
- virustransduktion
Vilka typer av punktmutation finns?
- Silent mutation
- Nonsense mutation
- Missense mutation

Hur stor andel av icke småcellig lungcancer orsakas pga mutation i EGFR genen som kodar för tyrosinkinasreceptorer = tillväxtfaktorreceptorn?
Ca 20%

- Ungefär hur stor del av alla cancrar orsakas pga RAS mutation?
- Vilka organ drabbas av RAS mutation vanligast?
- Ligger RAS-proteiner uppström eller nedström om EGFR tillväxtreceptorer?
- RAS gener (HRAS, KRAS, NRAS) muterade i ungefär 30% av alla cacrar
- Organ som drabbas av cancer pga RAS mutation:
- Bukspotkörtelcancer = 90% RAS mutationer
- Coloncancer = 50% RAS mutationer,
- Lungcancer också vanliga
- RAS proteiner ligger nedström om EGFR tillväxtreceptorer

Vad innebär chimära fusionsgener samt ange ett ex på en sånt gen?
När två olika gener fuserar ihop och bildar en helt ny gen som kodar för ett helt nytt protein med nya egenskaper. Dessa gener är oftast transkriptionsfaktorer eller tyrosinkinaser, ex: BCR-ABL i KML

Sammanfatning av fusionsonkogener?
- nya gener som uppkommer pga kromosomarrangemang
- tidiga händelser av betydelse för tumöruppkomst
- tumörspecifika (diagnostiska)
- prognostiska
- målmolekyler för läkemedelsbehandling
- biomarkörer för uppföljning
Vilka sjukdomar orsakas pga fusionsonkogener?
- leukemier
- lymfom
- sarkom
- spottkörteltumörer
- prostatacancer
- lungcancer
- bröstcancer
Vilken typ av mutation är TMPRSS2-ERG samt vilken cancer orsakas av detta mutation?
- Det är en fusionsonkogen
- Är vanligaste genomiska avvikelsen i prostatacancer
- Transkriptionsfaktor genen ERG aktiveras då dess promotor byts ut mot TMPRSS2–aktiv promotor

Ange exempel på några tumörsuppressorgener samt deras funktion?
- cellcykelreglering (RB1, CDKN2A)
- transkriptionell reglering (p53, WT1)
- signaleringshämning (APC, PTEN)
- celladhesion (CDH1)
Mekanismer som inaktiverar tumörsuppressorgener?
- punktmutationer
- deletion
- hypermetylering