OBS - AVALIAÇÃO + PRÉ-NATAL Flashcards
Classificação dos sinais clínicos da gestação? (3)
Presunção;
Probabilidade;
Certeza.
Para o diagnóstico de presunção da gravidez deve-se avaliar o(a) _______ (abdome/vagina/mama).
Mama.
(e sintomas sistêmicos inespecíficos)
Sinais de presunção de gravidez? (3)
- Tubérculos de Montgomery;
- Sinal de Hunter;
- Rede de Haller.
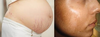
Essa foto mostra os ________ e indica _______ (presunção/probalidade) de gravidez

Tubérculos de montgomery - Hipertrofia das glândulas sebáceas na mama
presunção
Sinal de Hunter
Aumento da pigmentação dos mamilos, que torna seus limites imprecisos (como se fosse um alvo).
“aréola secundária”

Essa foto mostra a __________ que é ________

Circulação venosa mais evidente na mama.
V ou F?
Para o diagnóstico de presunção da gravidez deve-se avaliar os “sinais do ninho” (útero, vagina e vulva).
Falso
Para o diagnóstico de probabilidade da gravidez deve-se avaliar os “sinais do ninho” (útero, vagina e vulva).
Sinais de probabilidade de gravidez? (5)
- Hegar;
- Piskacek;
- Nobile-Budin;
- Jacquemier;
- Kluge;
- Goodell;
- Osiander.
Qual sinal está sendo mostrado?

Hegar
“Éca” = mole. Região ístmica mole
Sinal de Piskacek
Assimetria uterina.
(no início da gestação há ↑crescimento no lado da nidação)

Sinal de Nobile-Budin
Abaulamento do útero gravídico ao toque do fundo de saco.

Sinal de Jacquemier (ou Chadwick)
Coloração violácea do meato urinário e da vulva.
“JacqueMEATO”

Sinal de Kluge
Coloração violácea da mucosa vaginal.

Sinal de Goodell
Alteração da consistência do colo uterino, deixando de ser fibroelástico para se tornar mais amolecido.

Sinal de Osiander
Pulsação arterial em fundo de saco vaginal.

Os sinais capazes de serem “sentidos ou ouvidos” são chamados de sinais de _________ (probabilidade/certeza) de gravidez.
Certeza.
Sinais de certeza de gravidez? (3)
- Puzos;
- Palpação de partes fetais ou movimentação fetal (pelo médico);
- BCF presente.
Sinal de Puzos
O que é? Como avaliar? Presente a partir de qual IG?
- Rechaço fetal intrauterino.
- Realizar elevação do útero pelo toque vaginal e avaliar presença de rebote.
- A partir da 14ª semana

A movimentaçao fetal é percebida pelo médico a partir de qual idade gestacional?
18ª a 20ª semana.

V ou F?
A movimentação fetal percebida pela mãe é um sinal de certeza de gravidez.
Falso
A movimentação fetal percebida pela mãe é um sinal de presunção de gravidez, sendo um sinal de certeza somente quando percebido pelo médico.
O BCF pode ser auscultado a partir de qual IG com o Pinard? E com o sonar? E com o USG-TV?
- Pinard: 20ª semana (“possível” a partir da 16ª).
- Sonar: 10ª semana.
- USG-TV: 6ª seman
Diagnóstico de gravidez
Critério laboratorial?
hCG na urina ou β-hCG no sangue.
Pico sérico HCG -> Entre 8 e 10 semanas. (depois ocorre estabilização)
A subunidade alfa do hCG é comum a quais hormônios?
LH;
FSH;
TSH.
(por isso se dosa a subunidade beta)