Item 353 - Pancréatite aiguë Flashcards
Qu’est-ce que la pancréatite aigue ?
Généralités : définition, incidence, différentes formes, principales causes, mortalité,…
- C’est une inflammation aiguë du pancréas.
- C’est une urgence diagnostique et thérapeutique
- Incidence = 15 000 cas/an en France (30 pour 100 000 chez l’homme, 20 pour 100 000 chez la femme)
-
2 formes :
- PA bénigne, dite œdémateuse (70 à 80%)
- PA grave, nécrosante (20 à 30%)
- 80% des causes sont représentées par la migration d’un calcul bilaire dans le cholédoque ou une consommation chronique et prolognée d’alcool
- Mortalité globale = 3 à 5%
Quels sont les signes cliniques/signes fonctionnelles d’une pancrétite aigue et que retrouve t-on à l’examen clinique ?
-
Douleur abdominale :
- pste dans 90% des cas
- épigastrique, parfois de l’hypochondre droit ou diffuse,
- volontiers transfixiante, violente, insomniante
- à début rapidement progressive, s’aggravant en quelques heures,
- irradie dans le dos, inhibe la respiration,
- position antalgique en chien de fusil,
- résistante aux antalgiques I (voire II)
-
Vomissements :
- 50% des cas
- alimentaires puis bilieux
-
Iléus réflexe :
- (occlusion fonctionnelle)
- 30%
- arrêt des matières et des gaz (rarement complet) et météorisme
Examen clinique variable selon la sévérité….
- Forme atténuée : douleur abdominale modérée et transitoire sans autres signes
- Forme compliquée (+ rare, + grave) : choc, dyspnée, oligo-anurie, signes neuro, signes infectieux, hémorragie
À l’examen clinique :
- Météorisme, défense abdominale diffuse ou localisée à l’épigastre ou l’hypochondre droit
- Signes de gravité : polypnée, déshydratation extracellulaire, instabilité tensionnelle, tachycardie, désorientation
- Rares : signe de Grey-Turner (infiltration hématique des flancs), signe de Cullen (ecchymoses péri-ombilicales)
Quels sont les signes de gravité à rechercher en cas de pancréatite aigue ?
- état de choc
- signes de déshydratation extra-cellulaire
- dyspnée
- oligurie-anurie
- signes neuro ⇒ désorientation
- signes d’infection
- hémorragie
Cite (sans précision) l’ensemble des signes cliniques qu’on peut retrouver et/ou doit rechercher en cas de pancréatite aigue ?
- douleur abdo
- vomissements
- iléus réflexe
- état de choc
- dyspnée
- oligurie/anurie
- signes neuro
- signes d’infection
- hémorragie

Qu’est-ce que le signe de Grey-Turner ?
= infiltration hématique des flancs

Qu’est-ce que le signe de cullen ?
= ecchymoses péri-ombilicales

Décrire la photo

= ecchymoses péri-ombilicales
= signe de Cullen
Décrire la photo

= infiltration hématique des flancs
= Signe de Grey Turner
Quels examens biologiques réaliser en cas de pancréatite aigue et qu’est ce qu’on aura comme résultats ?
- Lipasémie > 3N : élévation précoce, parfois fugace, maximale à 24-48h, non liée à la gravité
- (dosage amylasémie abandonné)
- PAS DE CORRÉLATION ENTRE LE TAUX DE LIPASÉMIE ET LA GRAVITÉ DE LA PANCRÉATITE
- L’association douleur typique + lipasémie > 3N pose le diagnostic de pancréatite aiguë
- /!\ Une lipasémie < 3N n’élimine pas une pancréatite aiguë si réalisée > 48h après l’apparition des symptômes /!\
- Des liquides pleuraux/péritonéaux riche en lipase/amylase font suspecter une fistule pancréatique +++
Une pancréatite aigue avec lipasémie > 6N est plus grave qu’une pancréatite aigue > 3N.
V ou F ?
FAUX
PAS DE CORRÉLATION ENTRE LE TAUX DE LIPASÉMIE ET LA GRAVITÉ DE LA PANCRÉATITE
Quelle association signe le diagnotic de pancréatite aigue sans qu’un examen d’imagerie ne soit nécessaire ?
L’association douleur typique + lipasémie > 3N pose le diagnostic de pancréatite aiguë
Lipasémie < 3N 48h après le début des symptômes. Je ne peux donc pas conclure à une pancréatie aigue.
V ou F ?
FAUX
/!\ Une lipasémie < 3N n’élimine pas une pancréatite aiguë si réalisée > 48h après l’apparition des symptômes /!\
Que font suspecter des liquides pleuraux/péritonéaux riche en lipase/amylase ?
Des liquides pleuraux/péritonéaux riche en lipase/amylase font suspecter une fistule pancréatique+++
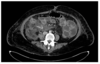
Lors d’une pancréatie aigue : quelle imagerie réaliser et dans quelles conditions ?
- En cas de certitude diagnostique, aucun examen d’imagerie n’est utile au diagnostic positif
- Scanner d’emblée si doute diagnostique : perforation d’ulcère, appendicite, péritonite, diverticulite, occlusion… (doit être fait en l’absence de CI, si le malade est déshydraté il faut proscrire l’injection de pdc et faire un scanner sans injection)
- Scanner injecté systématique dans les 72 à 96h après l’apparition des signes : évaluation de la gravité de la PA
- Echographie abdominale systématique dès l’admission : pas d’intérêt pour le diagnositc positif ou de gravité mais essentielle pour le diagnostic de lithiase vésiculaire!
- radio d’abdomen sans préparation = aucun intérêt
Explique la physiopathologie de la pancréatite aigue nécrosante
- propagation des enzymes pancréatiques dans la circulation systémique avec toxicité cellulaire directe des enzymes
- augmentation de la perméabilité capillaire
- micro-thrombus par coagulation intra-vasculaire disséminée (CIVD)
Quels sont les DD de pancréatite aigue ?
= Douleur épigastrique brutale :
- ulcère perforé,
- infarctus mésentérique,
- péritonite biliaire,
- IDM inférieur,
- rupture d’anévrisme de l’aorte abdominale…
Quelle orientation pour une PA bénigne œdémateuse ?
= hospitalisation en service de médecine pour le bilan étiologique
C’est 70 à 80% des cas
Elle guérira en qq jours
Hospit pour déterminer la cause et ainsi prévenir les récidives
Quelle orientation pour une PA sévère nécrosante ?
= hospit en soins continus ou soins intensifs
c’est 20 à 30% des cas
La mortalité peut atteinte 20%
Quelles sont les complications de formes graves immédiates ?
- Syndrome de réponse inflammatoire systémique (SIRS)
- SDRA (sd de détresse respiratoire aigue de l’adute)
- Défaillance cardio-vasculaire
- Insuffisance rénale oligo-anurique
Explique le SIRS dans la pancréatite aigue
Syndrome de réponse inflammatoire systémique (SIRS)
- = sécrétion massive de cytokines pro-inflammatoires
- rare (15%), mortalité élevée (> 50%)
- ≥ 2 signes :
- température < 36 ̊C ou > 38 °C,
- fréquence cardiaque > 90/min,
- fréquence respiratoire > 20/min ou PaCO2 < 32 mmHg,
- leucocytose > 12 000/mm3, < 4 000/mm3 ou formes immatures circulantes (> 10 % des cellules)
Explique le SDRA dans la pancréatite aigue
SDRA (sd de détresse respiratoire aigue de l’adute) :
- hypoxémie isolée, détresse respiratoire,
- hypoxémie, souvent présente (parfois sans manifestation clinique)
- ⇒ ventilation artificielle en PEP avec une fraction d’oxygène élevée (FIO2)
- radiologiquement : opacités alvéolaires diffuses bilatérales, réalisant un aspect de « poumons blancs » au maximum
- surélévation des coupoles diaphragmatiques induisant un TVR + atélectasies basales
- il s’agit d’un œdème lésionnel
- et/ou épanchement pleural réactionnel associé (ou provoqué par une fistule pancréatico-pleurale)
Explique l’IR oligo-anurique dans la pancréatite aigue
Insuffisance rénale oligo-anurique :
- (ds 20% des cas)
- d’origine fonctionnelle (75%, par choc ou hypovolémie)
- ou organique par NTA (25%) (NTA = nécrose tubulaire aigue)
- c’est un facteur pronostique péjoratif
Quelles sont les complications infectieuses d’une pancréatie aigue ?
-
= Surinfection de nécrose pancréatique par passage de bactéries digestives à travers la paroi intestinale
- (= translocation bactérienne)
- des infections polymicrobiennes ou fungiques sont possibles
- Fréquentes au cours des pancréatites nécrosantes (20-40%), jamais sur une pancréatite œdémateuse
- Cause principale de mortalité : responsable de 50 à 80% des décès
-
2 types :
- Surinfection des coulées de nécrose non encore collectées
- Abcès pancréatique par surinfection de pseudokyste (pseudo-kyste = nécrose organissée)
- = Apparition tardive : 1 à 4 semaines après la pancréatite aiguë
- Suspectées devant un malade dont l’état clinique s’aggrave et dont les marquerus biologiques s’altèrent (apparition nouvelles défaillances viscérales, fièvre, syndrome inflammatoire biologique -> élavtion CRP, polynucléose neurtrophile)
- TDM : bulles d’air dans les coulées de nécrose (rare, très évocatrice) en cas de germe anaérobie
- Prélèvements bactériologiques multiples : hémoculture, ECBU, prélèvements bronchiques
- Ponction de coulée de nécrose scannoguidée ou échoguidée : confirmation
-
TTT :
- Antibiothérapie IV à bonne diffusion : C3G, fluoroquinolone, imipenème, métronidazole
- ± Drainage endoscopique ou radiologique voire chirurgical (nécrosectomie)
Quelles sont les autres complications digestives possibles d’une pancréatite aigue ?
- pseudo-anévrysme par érosion artérielle, peut se rompre dans un organe creux, ou dans le péritoine
- rupture d’un organe creux (duodénum, côlon…)
- ulcère de stress, si défaillance multiviscérale
- fistule interne, épanchement péritonéal, pleural riche en enzymes pancréatiques