ÖNH Flashcards
Riskfaktorer för recidiverande AOM?
* AOM före 6 mån ålder * Hereditet * Rökning i hemmet * Förskola
Vilka agens orsakar AOM?
- Pneumokocker 2. HI 3. Moraxella 4. GAS Luftvägsvirus, ensamt (10-20%) eller i kombo med bakterier kan också ge upphov till AOM.
Symtom vid akut mediaotit?
Snabbt insättande symtom Öronvärk Förkylningssymtom Feber
Du undersöker ett barn med otomikroskop. Vad ska du kunna se för att med säkerhet säga att det är en AOM?
Purulent sekretion och/eller perforation. Eller Buktande, ogenskinlig, rodnad (färgförändrad) och orörlig trumhinna.
Om du ser vätska i hörselgången hos en pat med misstänkt AOM, vad har inträffat?
Spontan perforation
En rodnad, normalställd och rörlig trumhinna utan tecken på vätska i mellanörat tyder på?
Simplexotit
Definitionen för terapisvikt vid behandling av AOM?
Oförändrad/förvärrad eller på nytt uppblossande AOM trots minst 3 dygns AB-behandling.
Definitionen för recidivotit?
Ny AOM inom en månad med symtomfritt intervall.
Barn som får ett antal recidiverande AOM brukar benämnas som “öronbarn” (“otitbenägna barn”). Vad är den exakta betydelsen?
Minst 3 episoder av AOM under 6 mån, alternativt minst 4 episoder under 12 mån.
En patient kommer in och klagar på hörselnedsättning och lockkänsla. När du tittar in i örat ser du en intakt, genomskinlig, indragen (alt normalställd) och orörlig trumhinna. Den smärtar inte och du ser att det finns vätska i mellanörat. Diagnos?
Sekretorisk mediaotit (SOM). (Om det varar längre än 3 mån benämns den som kronisk SOM)
Hur behandlar du barn 1-12 år med en AOM?
Aktiv expektans. AB endast om barnet ej blivit bättre på 2-3 dagar och då efter en ny läkarbedömning (besök/telekontakt).
Hur vill du behandla barn (12 år) och vuxna med AOM?
PcV 3 ggr/dag i 5 dagar. Ger AB till äldre ungdomar och vuxna pga att komplikationer är vanligare i denna grupp.
Barn mellan 1-12 år med AOM bör inte behandlas med AB i första skedet, men det finns några undantagsfall. Vilka?
* Barn under 2 år med bilateral AOM * Perforerad trumhinna * Svår smärta trots analgetika * Recidiverande otit * Immunbristsjukdom eller annan allvarlig grundsjukdom
Barn och vuxna med ensidig AOM och normalt stats på andra örat behöver inte kontrolleras. Vilka bör följas upp och när ska detta ske?
Barn <4 år med: * Bilateral AOM * AOM på ena och SOM på andra örat Uppföljning efter 3 månader för att upptäcka ev hörselnedsättning.
När överväger man rörbehandling till barn?
Efter 3 säkerställda AOM inom 6 mån och som får ytterligare en AOM inom 1-2 mån.
Du satte in PcV hos en pat med AOM för 3 dagar sedan, patienten har nu inte blivit bättre och trumhinnan har perforerat. Vad gör du vid terapisvikt?
Byter till amoxicillin i 10 dagar. Nasofarynxodling Vid perforation: odling från hörselgången.
Komplikationer till AOM?
- Sekretorisk otit
- Mastoidit (vanligaste!)
- Akut labyrintit
- Otogen meningit
- Facialispares, sinustrombos, hjärnabscess
En 8 mån pojke med AOM för några dagar sedan. Behandlades med PcV. Inkommer nu med föräldrarna då pojken gråter mycket och ter sig väldigt smärtpåverkad. Du finner en rodnad retroaurikulärt och vid palpation över pr.mastoideus samt ytterörat börjar pojken gråta. Trumhinnan buktar och du ser en taksänkning i hörselgången. 1. Misstänkt diagnos? 2. Hur handlägger du fallet? a. Hemgång med analgetika och rek fortsatt PcV-kur. b. Akut remiss till ÖNH för iv antibiotika-behandling. c. Remiss till ÖNH för kontroll om 3 månader.
- Mastoidit 2. b
Behandling av mastoidit?
* Iv antibiotika * Paracentes av trumhinna * Uppmejsling av temporalbenet
Vilka terapirekommendationer kan du ge till en pat med AOM?
Paracetamol (alt ibuprofen >6 mån ålder) Högläge
Pat med AOM och pc-allergi. Behandling?
Erytromycin
Pat med hö-sidig AOM och nu tillkomst av rotatorisk yrsel med nystagmus och hörselnedsättning på hö. Misstänkt diagnos?
Akut labyrintit som komplikation till AOM.
Barn med rinnande “rörotit”. Behandling om: 1. Icke allmänpåverkat? 2. Allmänpåverkat (smärta, feber)?
- Hydrokortison+Antibiotika (Terracortril+Polymyxin B)
- PcV, ev remiss till ÖNH (trumhinnestatus, rörets funktion, odling (ge EJ ab innan)).
En 28-årig kvinna söker dig på VC då hon under gårdagen såg blod på örontopsen. Hon uppger ingen smärta men hon hör sämre än tidigare och när hon sväljer känns det som att det “pyser” i öronen. 1. Diagnos? 2. Hur ska du bekräfta detta? 3. Handläggning?
- Perforerad trumhinna 2. Titta efter perforation. Testa trumhinnans rörlighet. 3. Kontroll av hörsel och sårläkning efter 3-4 veckor. (Hörseltest om försäkringsärende, tex misshandel. PcV-profylax om perforation i samband med tex dykning i smutsigt vatten)
37-årig kvinna har sedan graviditeten haft en smygande hörselnedsättning samt tinnitus. Trumhinna ua. Ingen smärta, inga öronflytningar. Hörseltest: hörselnedsättning av ledningsfeltyp. Diagnos? Handläggning/behandling?
Otoskleros (bennybildning vid stigbygelplattan). Remiss till ÖNH: hörapparat, stapeskirurgi.
Vad är ett kolesteatom?
Inbuktning i trumhinnan där hudepitel ansamlas. Detta tillväxer och expanderar in i mellanörat vilket kan skada diverse strukturer. Facialispares, yrsel eller snabb hörselförlust ska föranleda remiss till ÖNH.
Penetrerande skada i ytterörat. Behandling och handläggning?
Profylax mot staf.aureus: Heracillin Remiss till ÖNH
Othematom. Vad är det, hur behandlas det och hur bör du handlägga ett sådant fall?
- Blödningar mellan broskhinna och brosk 2. Tömma kirurgiskt (annars blomkålsöra) och komprimerande förband. Heracillin. 3. Remiss ÖNH.
Pat söker för sitt öra, där en del av det blivit ilsket rött. Tydlig demarkationslinje. Gammal sårskada syns. I övrigt gott AT. Diagnos? Behandling? Handläggning?
- Erysipelas 2. PcV (PcG om allmänpåverkan). Alsolspritindränk kompress. 3. Kontrolleras tills god effekt av behandling uppnås.
Pat med smärta omkring örat. Blåsbildning på ytterörat. Diagnos? Provtagning? Behandling? Handläggning?
- Zoster oticus (varicella zoster) 2. Serologi och DNA från blåssekret 3. Acyklovir/valacyklovir/famciklovir 4. Remiss till ÖNH
Ramsay Hunts syndrom (zoster oticus), 4 symtom.
Facialispares Hörselnedsättning Tinnitus Yrsel
Pat kommer in med en smärtande knuta (ett par mm stor) på helixkanten. Smärtar ffa vid tryck. 1. Diffdiagnoser? (3st) 2. Behandling och handläggning?
- Kondrodermatit, Basaliom, Skivepitelcancer. 2. Steroidsalva (hydrokortison). Remiss till ÖNH för excision om utebliven effekt.
Svullnad, rodnad och värmeökad öronsnibb. Bedöms som aterom (igentäppt talgkörtel, lättinfekterad). Hur vill du behandla detta?
Dränera kirurgiskt och lägg tamponad indränkt i alsolsprit.
Vanligaste tumörtyperna på ytterörat?
Basaliom och skivepitelcx.
En 67-årig man inkommer med nedsatt hörsel på vä öra. Uppstod plötsligt för två dagar sedan och han tror att det skedde i samband med att han duschade. Du tittar in i örat och kan ej se trumhinnan. Misstänkt diagnos? Behandling?
- Vaxpropp (vatten lägger sig mellan trumhinnan och vaxet -> plötslig hörselnedsättning) 2. Revaxör, Vaxol, Cerusol i 3 dagar. Spolning (OBS: perforation=kontraindikation). Sug.
Inflammation i hörselgångshuden kallas för extern otit. Hur ser behandlingen utifrån nedanstående symtom: 1. Endast klåda, ingen smärta. 2. Klåda, viss sekretion, måttlig smärta. 3. Klåda, sekretion, uttalad smärta och hörselnedsättning. 4. 3 + inflammationen har spridit sig till ytterörat.
- Betametasonlösning (diproderm) alt Terracortil med Polymyxin B. 2. Rensugas eller renspolas med alsolsprit. + punkt 1. 3. Rensugas. Tamponad med alsolsprit (pat kan själv droppa 4-6 ggr/dag). + punkt 1-2. 4. Heracillin om ytterörat är engagerat. + punkt 1-3. (Om beh ej hjälper, misstänkt svamp –> flumetason+kliokinol)
Rundad, slät, och ofta bilateral benutväxt i den inre delen av hörselgången kallas?
Hörselgångsexoftoser.
Symptom tonsillit?
Feber och ont i halsen Ömmande käkvinkeladeniter “Infektionskänsla”
Vanligaste agens vid akut tonsillit?
Betahemolytiska streptokocker - 30-50% Virus - 30% Andra bakterier - 10% Okänd - 20-30%
Diffdiagnoser till tonsillit?
Mononukleos Adenovirustonsillit Agranulocytos Akut leukemi Primär HIV-infektion
Behandling tonsillit?
PcV 10 dagar
Varför behandla tonsillit?
Komplikationer: Glomerulonefrit Reumatisk feber Peritonsillit
Behandling av recidivtonsillit?
Klindamycin eller cefadroxil i 10 dagar
Orsaker till recidiverande tonsillit?
Ej tagit PcV i 10 dagar Smittkälla i omgivningen Betalaktamasproduktion Dålig penetration av ab. till tonsillsekret Pc-tolerans
Indikationer för tonsillectomi?
- 3-5 odlingsverifierade tonsilliter per år i 2-3 år - 2 vuxenperitonsilliter - 1 barnperitonsillit - tonsillhypertrofi - malignitetsmisstanke
Symtom/tecken på peritonsillit?
Ensidig stark halssmärta
Sväljningsvårigheter
Trismus
Allmänpåverkan
Förskjutning av uvula mot friska sidan
Behandling peritonsillit?
Incision och debridering
PcV
Inläggning vid andnings-/försörjningssvårighter
Diffdiagnoser till peritonsillit?
Tandinfektion
Mononukleos
Tonsillcancer
Aneurysm
Symtom förstorad adenoid
Nästäppa
Nasalt tal
Ständig munandning
Snarkningar
Andningsuppehåll under sömn
Symtom som kan tyda på allvarlig sjukdom i svalget?

Uttalad allmänpåverkan
Andningssvårigheter (epiglottit)
Svårigheter att svälja saliv (epiglottit)
Ensidig kraftig smärta (peritonsillit)
Svår halssmärta med normalt status (abscess, epiglottit)
Trismus (peritonsillit, abscess)
Buksymtom (toxinpåverkan av GAS)
Mambran på och utanför tonsiller (difteri)
Unilateral recurrenspares, Etiologi? (4st)
Iatrogen Idiopatisk Malignitet Infektion
Åtgärd vid Unilateral recurrenspares?
Spontan regress ibland Röstträning Injektionsbehandling
Stämbandspolyp, symtom?
-Plötsliga röstbesvär -Stundtals bra
Vad är detta?
Behandling?
Vilka drabbas?

- *-Stämbandspolyp
- **Fonokirurgisk excision
- 25-50 år folket
Röst vid stämbandscysta?
Läckande och klangfattig
Vad är detta?
Orsak?
Behandling?

- Cysta
- En liten slemkörtel som inte kan tömma sig
- Fonokirurgisk excision
Hur vanligt är det med stämbandscysta?
Vanligare än du tror (enligt handout)
Fonasteni, vad är det?
Stelt stämband. Patienten upplever heshet som tilltar under arbetsveckan.
Etiologi till Fonasteni?
Röstkrävande yrke
Behandling vid Fonasteni?
Röstterapi
Vad är detta?
Orsak?
Vilka drabbas?
Åtgärd?

- *-Noduli**
- Infektioner i slemhinnan och mkt röstbruk
- Barn drabbas
- Logoped
En storrökare som kommer in med bullrig och lågfrekvent röst?
Reinke’s ödem
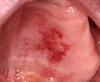
Rökare kommer in med denna bild. Vad?
Reinkes ödem
Åtgärd vid Reinkes ödem?
Rökstopp!
Pat som söker för heshet. Ingen historik av rökning.
Vad är detta?
Varningstecken?

Malign tumör
Observera följande:
- Plaque
- Erythem
- Blod
Behandling vid stämbandstumör?
Om TNM 1-4 —> Laser
Om stor tumör —>Laryngectomi
Vad är detta?
Orsak?

- Hereditärt angioödem, lokala svullnader i face
- IgE medierat, minskad C1-esteras inhibitoraktivitet