Lésions traumatiques des MI - Cheville Flashcards
Pathos abordées
- Préambule
- Entorse de la cheville (ligaments latéraux)
- Entorse de la cheville (ligament deltoïde)
- Entorse haute de la cheville (syndesmose)
- Rupture du tendon d’Achille
Mécanismes d’entorse à la cheville

Les malléoles de la cheville
Il y a 3 malléoles au niveau de la cheville:
- 1- latérale ou externe (fibula)
- 2- malléole médiale ou interne (tibia)
- 3- malléole postérieure (tibia)

Répartition du poids a/n de la cheville
- Le bon alignement de la mortaise (en bleu) est essentiel à une répartition de tout le poids du corps de façon uniforme lors de la démarche.
- 16 % du poids est supporté par le péroné. Il a surtout un rôle de support latéral.
Arthrose post-traumatique a/n de la cheville
Le dôme de l’astragale (talus), presque entièrement recouvert de cartilage, est susceptible à l’arthrose post-traumatique lorsque lésé
Suite à un traumatisme au niveau de la cheville, quels sont les critères permettant de déterminer si le patient doit avoir une radiographie pour éliminer une fracture?
Les critères d’Ottawa
Des radiographies sont nécessaires si:
- la palpation des zones malléolaires (interne ou externe) est douloureuse (vous devez palper zones en blanc sur la figure 47)
ET
- les malléoles (interne ou externe) sont sensibles à la palpation (vous devez palper les proéminences osseuses des malléoles sur 6 cm tel qu’illustré sur la figure 47 en orange)
OU
- Incapacité de mise en charge suite au traumatisme et pour 4 pas à l’urgence

Classification des entorses de la cheville

Entorse cheville latérale: Généralités
Fréquence, Facteurs de risque, H vs F
- Les entorses à la cheville correspondent à 85% de toutes les blessures à la cheville.
- 85% des entorses de la cheville surviennent au niveau des ligaments latéraux.
- Les sports les plus à risques sont le basketball, le soccer, le volley-ball, le rugby et le football.
- Les femmes sembleraient avoir un plus haut risque de blessure que les hommes au niveau des ligaments latéraux, pour une même activité donnée
Entorse cheville latérale: Anatomie fonctionnelle
Décrire les différents ligaments latéraux

Entorse cheville latérale: Présentation clinique
- Histoire de traumatisme lors d’activités sportives.
- inversion forcée au niveau de la cheville
- douleur à la face latérale
- un gonflement
- une incapacité de continuer l’activité sportive
- une boiterie.
Il sera pertinent de vérifier s’il s’agit d’un premier épisode pour classifier cette lésion soit en entorse initiale ou en entorse récidivante de la cheville.
Entorse cheville latérale: Examen physqiue
Inspection :
- Patient assis, modérément souffrant,
- Cheville avec une position antalgique de flexion et d’inversion
- Gonflement et une ecchymose à la face latérale de la cheville.
- Faire l’examen des ligaments latéraux de la cheville.
Palpation :
1) En antérieur, le ligament talo-fibulaire antérieur sera douloureux à la palpation lorsqu’il est atteint.
2) Distalement, sous la malléole externe, le ligament calcanéo-fibulaire sera
douloureux lorsqu’il y aura une atteinte (⇒ en profiter aussi pour palper la malléole externe afin d’éliminer une fracture)
3) Le ligament talo-fibulaire postérieur (postérieur à la malléole externe) est très rarement atteint et sa palpation est habituellement indolore.
Signes spécifiques :
- Signe du tiroir antérieur
- Test de stress en inversion
- À noter qu’il peut être difficile de mettre en évidence une instabilité lors de l’examen initial compte tenu de l’oedème et de la douleur du patient
Entorse cheville latérale: Examen physqiue
Décrire les 2 signes spécifiques
Signe du tiroir antérieur
- Permet de mettre en évidence une laxité présente au niveau de la cheville.
- S’effectue avec une dorsiflexion neutre de la cheville et une légère inversion.
- Le tibia est ensuite fixé dans une main et de l’autre main, nous procédons à un mouvement antérieur au niveau du talon dans cette position.
- Un mouvement anormal (laxité, pas d’arrêt sec) par rapport à l’autre côté signifiera l’atteinte du ligament talo-fibulaire antérieur.
Test de stress en inversion :
une instabilité en inversion avec la cheville en dorsiflexion neutre peut démontrer une atteinte du ligament calcanéo-fibulaire.

Entorse cheville latérale: Examen physique
Différenciation entre les grades d’entorse
L’examen physique peut vous permettre d’identifier une entorse de grade III dans 100 % des cas. Il est cependant plus difficile de départager les entorses de grade I et II.
Entorse de cheville (ligaments latéraux) grade I :
- Gonflement modéré au niveau de la malléole externe
- aucune douleur à la palpation de la malléole externe
- douleur à la palpation du ligament talo-fibulaire antérieur
- aucune douleur au niveau de la palpation du calcanéo-fibulaire ainsi que du talo-fibulaire postérieur.
- Le signe du tiroir antérieur est négatif.
Entorse de cheville (ligaments latéraux) II :
- Gonflement plus important
- douleur à la palpation du ligament talo-fibulaire antérieur et calcanéo-fibulaire
- signe du tiroir légèrement positif (laxité modérée).
Entorse de cheville (ligaments latéraux) III :
- Gonflement beaucoup plus important avec douleur exquise au niveau des ligaments talo-fibulaire et calcanéo-fibulaire avec par la suite
- signe du tiroir grossièrement positif.
Entorse cheville latérale: Examens paracliniques
Selon les critères d’Ottawa, une radiographie en AP, latérale et oblique au niveau de la cheville servira à éliminer des fractures des malléoles interne ou externe et à s’assurer qu’il n’y a pas une fracture ostéochondrale au niveau du dôme du talus.
Entorse cheville latérale: fracture ostéochondrale
10% à 15% des patients présenteront une fracture ostéochondrale au niveau
du dôme du talus suite à une entorse de la cheville.
Si une fracture était présente, le patient devra être référé en orthopédie pour évaluation et traitement définitif.
Entorse cheville latérale: Traitement
- En aigu
- En subaigu selon le grade
Traitement conservateur: RICE (rest, immobilisation, ice, elevation) + AINS
Chaque grade à tout de même des particularités:
Entorse grade I
- Pas besoin d’immobilisation.
- Un traitement local avec bandage et support, glace (15 minutes q 2h x 48h), béquilles et mise en charge protégée durant 2-3 jours permettent la résolution de l’oedème.
- Après 2-3 jours, le patient effectuera une mise en charge et des mouvements progressifs au niveau de la cheville ⇒ important d’effectuer des mouvements en flexion plantaire, dorsiflexion et mouvements circulaires de la cheville le plus rapidement possible afin d’éviter l’ankylose.
- Renforcement des muscles fibulaires en faisant de l’éversion contre résistance répétée est recommandé
- Récupéreration en environ 2 semaines.
- Nous recommandons au patient deprocéder à un bon échauffement musculaire avant ses activités sportives.
L’entorse grade II
- un traitement conservateur plus agressif.
- Port de bandage élastique ou chevillère durant deux semaines.
- important de faire des mouvements actifs et passifs de la cheville pour éviter l’ankylose, ainsi qu’un renforcement des muscles fibulaires.
- Le retour aux sports pourra s’effectuer en 2-4 semaines avec une chevillère pour protection durant les deux premiers mois.
L’entorse grade III :
- pas de bénéfices à la chirurgie chez ces patients.
- immobilisation initiale (par botte de marche) etmise en charge progressive durant 10 jours.
- Le patient porte ensuite une chevillère pour l’extérieur
- Référé en physiothérapie pour amplitudes articulaires progressives, exercices contre résistance des muscles fibulaires et exercices de proprioception.
- Le retour aux sports s’effectue entre 4 et 8 semaines avec une chevillère de protection pour les deux premiers mois.

Entorse cheville latérale: Traitement
En cas d’entorses récidivantes
le traitement conservateur est le même, mais il faudra envisager de référer le patient en orthopédie pour évaluer la pertinence d’une chirurgie de stabilisation.
Jusqu’à 30% des patients peuvent développer une instabilité chronique, mais la première ligne de traitement demeure tout de même la physiothérapie puisqu’il est difficile de prédire qui développera une instabilité chronique.
Entorse cheville médiale: Généralités
H vs F
les hommes qui ont un plus haut risque de blessure que les femmes au niveau des ligaments médiaux et de la syndesmose, pour une même activité donnée
Entorse cheville médiale: Anatomie fonctionnelle
ligament deltoïde est composé de plusieurs faisceaux
Il est le plus fort ligament de la cheville et une blessure isolée à ce ligament est très improbable.

Entorse cheville médiale: Présentation clinique
La présentation clinique est très similaire à celle des entorses des ligaments latéraux
Par contre, le mécanisme de blessure est différent. En effet, le patient aura une éversion forcée au niveau de la cheville.
Une rupture du ligament deltoïde seule est très rare.
Entorse cheville médiale: Présentation clinique
Blessures svt associées
- Fracture de la malléole médiale par avulsion
- Fracture de la malléole latérale
- Atteinte du complexe ligamentaire syndesmotique
Entorse cheville médiale: Examen physique
La différence par rapport aux ligaments latéraux réside au niveau la localisation des structures anatomiques atteintes.
- la palpation de la cheville sera douloureuse en médial
- une rupture du ligament deltoïde peut être palpable.
- Un test de stress en éversion sera positif
Entorse cheville médiale: Examens paracliniques
Selon les critères d’Ottawa, une radiographie en AP, latérale et oblique au niveau de la cheville servira à éliminer des fractures des malléoles interne ou externe et à s’assurer qu’il n’y a pas une fracture ostéochondrale au niveau du dôme du talus.
Si une fracture était présente, le patient devra être référé en orthopédie pour évaluation et traitement définitif
Entorse cheville médiale: Traitement
De façon générale, les patients avec atteinte du ligament deltoïde devraient être référés en orthopédie.
Pour une atteinte isolée du ligament deltoïde (très rare):
- une immobilisation par attelle plâtrée sans mise en charge pour 4 à 6 semaines est recommandée.
- Par la suite, une orthèse fonctionnelle pour 4 à 6 mois sera prescrite avec un programme de réhabilitation fonctionnelle.
Une fracture de la malléole médiale: doit habituellement être opérée.
Une lésion du ligament deltoïde associée à une fracture de la malléole latérale:
- devrait être opérée.
- Dans ce cas, la fracture de la malléole latérale est fixée, mais la réparation du ligament deltoïde est controversée dans la littérature orthopédique
Atteinte de la syndesmose (aka entorse haute de la cheville)
Rôle & Résistances de la syndesmose
- La syndesmose maintient l’intégrité du tibia avec le péroné.
- Elle résiste aux forces axiales, de rotation et de translation au niveau de la cheville.
Atteinte de la syndesmose (aka entorse haute de la cheville): Anato fonctionnelle
La syndesmose est un complexe ligamentaire composé de 4 ligaments :
- le ligament tibio-fibulaire antérieur
- le ligament tibio-fibulaire postérieur ⇒ le plus solide des quatre ligaments et s’attache à la malléole postérieure
- le ligament inférieur transverse
- le ligament inter-osseux qui est en fait le prolongement de la membrane interosseuse en distal

Atteinte de la syndesmose (aka entorse haute de la cheville): Présentation clinique + blessures associées
- Le mécanisme de blessure le plus commun: la torsion en rotation externe.
- Peut être associée à une fracture ostéochondrale du dôme astragalien (15 à 25%) ou à une fracture de la cheville.
- Le patient aura de la difficulté à faire la mise en charge
- Douleur typiquement en antérolatéral de la cheville.
Atteinte de la syndesmose (aka entorse haute de la cheville): Examen physqiue
• Inspection : OEdème de la cheville
• Palpation : Douleur à la palpation de la syndesmose (en antérolatéral)
• Tests de provocation :
Squeeze test :
- Compression du tibia et du péroné au 1/3 moyen du mollet.
- Le test est positif si la manoeuvre reproduit une douleur.
Stress en rotation externe:
- Exercer une rotation externe et une dorsiflexion de la cheville avec le genou et la hanche fléchis à 90 degrés)
- Le test est positif si la douleur est reproduite au niveau de la syndesmose
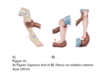
Atteinte de la syndesmose (entorse haute de la cheville): Examens paracliniques
Radiographie
- les vues AP, latérales et de mortaise (oblique) sont requises
- Critères Rx spécifiques
- L’utilisation d’une vue de stress en rotation externe devrait être utilisée lorsqu’un doute persiste
IRM
- très sensible et spécifique pour déterminer ce type de blessure
- peu utilisée en clinique
tomodensitométrie
- modalité utile si les radiographies sont normales et qu’une suspicion clinique persist
Atteinte de la syndesmose (entorse haute de la cheville): Examens paracliniques
Critères radiologiques

Atteinte de la syndesmose (entorse haute de la cheville): Examens paracliniques
Quand faire un rx complète de la jambe? Pourquoi?
Il faut ajouter une radiographie de la jambe lorsqu’il y a une ouverture de la mortaise ou de la syndesmose à la radiographie de la cheville pour éliminer une fracture du péroné proximal, ce qui signerait une fracture de Maisonneuve.
= une fracture du péroné proximal associée à une atteinte de la syndesmose
Atteinte de la syndesmose (entorse haute de la cheville): Traitement
Une blessure de la syndesmose requiert une consultation en orthopédie
Exception:
- la mortaise est normale à la radiographie et la syndesmose est considérée comme stable.
- on peut considérer qu’il y a eu entorse grade I ou II de la syndesmose.
- Le traitement sera donc conservateur avec une botte de marche pour 6 semaines sans mise en charge. Un programme de physiothérapie sera ensuite débuté.
- Un suivi serré est requis.
Dans tous les cas où une instabilité de la syndesmose est démontrée: peu
importe la modalité utilisée, une chirurgie de stabilisation est requise.
Rupture du tendon d’Achille: Généralités
Fréquence, Facteurs de risque, Äge, Sexe
- La rupture du tendon d’Achille est relativement fréquente chez les athlètes
- Le pic d’incidence survient entre 30 et 40 ans, autant chez la femme que l’homme
- Un facteur prédisposant reconnu est une tendinopathie du tendon d’Achille, présente chez près de 24% des athlètes de compétition.
- Les autres facteurs de risque sont
- l’utilisation d’antibiotiques (fluoroquinolones)
- de stéroïdes
- la pratique épisodique de sports (weekend warriors).
Rupture du tendon d’Achille: Anato fonctionnelle + Rôle
Ce tendon est formé par les tendons d’attache distaux des muscles gastrocnémiens et soléaires.
Son origine se situe à la portion postérieure de la fibula et du tibia proximal
(au niveau des muscles) et vient s’insérer sur le dos du calcanéum.
Il sert à la flexion plantaire du pied
Rupture du tendon d’Achille: Prédisposition à la rupture
- Avec l’âge, la qualité du collagène diminue ce qui entraine une augmentation de la raideur et une perte d’élasticité du tendon.
- En ajoutant des microtraumatismes répétés (ex: course à pied), une réponse inflammatoire s’installe, surtout dans la zone hypovasculaire du tendon
- Le tendon, de moins bonne qualité, est prédisposé à une rupture complète s’il y a un traumatisme plus ou moins important.
La rupture survient souvent 4-6 cm au-dessus de son insertion au calcanéum
Rupture du tendon d’Achille: Présentation clinique & mécanismes
- Attention: Ces blessures sont fréquemment manquées puisque la flexion active peut être préservée grâce aux fléchisseurs des orteils.*
- Mécanimes possibles
- mise en charge rapide sur le membre inférieur avec une extension complète du genou (ex. changement de direction au tennis ou au basketball) ++
- dorsiflexion rapide et soudaine
- une dorsiflexion forcée avec le pied fixé au sol
- une chute d’une certaine hauteur sur un seul pied en dorsiflexion
- Sx:
- avoir entendu un « pop »
- boiterie
- une douleur à la face postérieure de la cheville
Rupture du tendon d’Achille: Examen physique
Inspection
- Dorsiflexion de repos accentuée avec le patient en position ventrale et genoux fléchis (= test de Matles)
Palpation
Il est possible de palper un « gap » entre les deux extrémités du tendon d’Achille.
Tests spécifiques
Test de Thompson:
- Plus connu et souvent utilisé.
- Le patient est en position ventrale et doit laisser ses pieds pendre au bout du lit.
- Il faut presser le mollet juste sous sa partie la plus proéminente.
- Normalement, le pied devrait être amené en flexion plantaire.
- Le test est positif et s’il n’y a pas de mouvement du pied

Rupture du tendon d’Achille: Examens paracliniques
Il s’agit d’un diagnostic clinique.
Si vous avez un doute, une échographie de surface peut être utile.
Rupture du tendon d’Achille: Traitement
Réparation chirurgical vs traitement conservateur → controversé
Les deux modalités de traitement ont leurs avantages et inconvénients dans la littérature et le débat est toujours en cours quant au meilleur choix de traitement. L’âge du patient, ses antécédents, son niveau fonctionnel et ses attentes sont pris en considération et une décision conjointe est prise avec le patient.
Dans les deux cas:
- la réhabilitation fonctionnelle requiert une immobilisation par botte de marche et talonettes pour progresser graduellement de la position d’équinisme maximal à une dorsiflexion neutre.
- La mise en charge est elle aussi progressive.
- Un suivi en physiothérapie pendant plusieurs mois est requis.
Rupture du tendon d’Achille: Traitement
Si déchirure partielle
À noter qu’une déchirure partielle est presque toujours traitée de façon conservat
Rupture du tendon d’Achille: Guérison
Peu importe le traitement, 30 à 50 % des patients avec cette pathologie ont des déficits fonctionnels, une force diminuée et des amplitudes articulaires moindre dans les 1 à 5 ans suivant leur blessure.
Malgré tout, la satisfaction des patients et leur qualité de vie post-blessure sont relativement élevées, ce qui laisse suspecter qu’ils peuvent s’adapter à leur déficit.
Par contre, pour les athlètes de haut niveau, près de 50 % ne retourneront pas au jeu et la grande majorité ne reviendront pas à leur niveau prélésionnel.


