Fall 7 Flashcards
Vilken är den vanligaste typen av bröstcancer?
Adenocarcinom (över 95 %), duktal osv. är subtyper
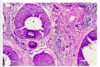
Skillnad mellan DCIS och invasivt adenomcarcinom som utgått från DCIS?
Myoepiteliala celler hittas inte vid invasiv cancer –> hittas inte vid infärgning.
- Vid DCIS ser man ett sammanhängande lager vid myoepitelial infärgning
- Kan dock finnas vissa normal gångstrukturer, även om cancer är invasiv.
Vilken är den vanligaste benigna brösttumören? Åldersgrupp?
Fibroadenom. Syns ofta hos yngre kvinnor.
Vilken subtyp av ytepitelstumör är vanligast i ovarierna?
Den serösa subtypen.
Vilken markör stiger ofta vid tumörer i ovarierna?
S-CA125
PCOS: Innebörd, Orsak/patogenes, symtom/komplikationer
Uppstår multipla cystiska folliklar i ovarierna. Vanlig orsak till mensrubbning hos kvinnor i fertil ålder. Koppling till övervikt och metabolt syndrom.
Fettvävnad innehåller stora mängder aromatas –> ökade östrogennivåer.
Kan även bero på ökad frekvens av GnRH-frisättning –> ökad LH/FSH-ratio
- Ovarierna blir mycket större än vanligt.
Vanliga symtom: Amenorré/oligomenorré och hirsutism
Vilken typ av cancer är vanligast i cervix uteri?
- Var går skillnaden mellan cancer och normal vävnad i bilden?
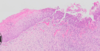
Skivepitelcancer.

Kraftig ökning av vilket hormon triggar ägglossningen?
LH
- Dominant follikel utsöndrar stora mängder östrogen –> positiv verkan på hypofysen
Vilka cancertyper (olika organ) är vanliga vid ärftliga BRCA1-mutationer?
Bröst- & ovarialcancer.
Vilken är den största riskfaktorn för utveckling av endometriecancer?
Östrogen
Vad är druvbörd/mola och hur uppkommer det?
Vad skiljer en komplett mola från en partiell?
Druvliknande, vätskefyllda blåsor i livmodern. Blåsan täcks av atypiskt korionskt epitel.
Uppkommer genom en abnorm befruktning, med för mycket genetiskt material från pappan.
Komplett mola = diploid kromosom uppsättning, som endast kommer från två spermatozoer från pappan. Ej kompatibelt med embryogenes och innehåller sällan fosterdelar och innehåller bara abnormala korionska villi
Inkomplett mola = Ett normalt ägg befruktas av två eller flera spermier. Genupssättningen blir där med triploid eller tetraploid. Kompatibel med tidig embryogenes –> kan innehålla fosterdelar och vissa normala korionska vili
Vilken produkt produceras i ökad mängd vid druvbörd?
hCG
Vilken typ av mola påverkar risken för koriocarcinom?
Komplett mola. Ökar risken med 2-15 %.
- Inkomplett associeras ej med koriocarcinom
Hur påverkar östrogen endometriet under den follikulära fasen?
Hur påverkar progesteron endometriet under den luteala fasen och var bildas det?
Östrogen stimulerar tillväxt av endometriet. Antalet spiralartärer och körtlar ökar även som ett svar på ökade östrogennivåer.
Progesteron utsöndras från thekacellerna i corpus luteum (det som ägger lämnar efter sig, består av theka- och granulosaceller). Progesteron förbereder endometriet för implanatation och gör det sekretoriskt samt stimulerar tilväxt.
(Granulosacellerna utsöndrar inhibin som hämmar FSH-frisättningen)
Ungefär hur länge varar klimakteriet?
Hur påverkas nivåerna av östrogen, FSH och LH under klimakteriet?
Nivåerna av östrogen sjunker som ett resultat av att follikelantalet har minskat. Detta leder till att nivåerna av LH och FSH ökar –> desensitisering av folliklarna –> så småningom upphör ägglossningen och folliklarna slutar att mogna
Hur ser nivåerna av progesteron, inhibin, GnRH, FSH, LH, östrogen & testosteron ut postmenopausalt?
Ökar: GnRH, FSH, LH (minskad negativ feedback)
Minskar: Progesteron, inhibin, östrogen & testosteron (produkter som bildas från folliklar)
Vad är lichen sclerosus och hur uppkommer det?
Histologiska kännetecken?
Kliniska manifestationer?
Komplikationer?
Kronisk hudsjukdom av okänd etiologi. Drabbar vulva.
Histologi: förtunning av epidermis, förtvining av retetappar, dermal fibros samt ett svagt perivaskulärt inflammatoriskt infilitrat.
Kliniskt: Leukoplaki. Ofta klåda och sveda.
Komplikationer: Kan ge upphov till skivepitelcancer.

Orsak till condyloma lata samt kännetecken?
Sekundär syfilis. Platta och fuktiga lesioner.
Condylomata acuminata: Orsak och histologiskt kännetecken?
HPV. Koilocyter (HPV-infekterad cell) samt förtjockat epitel.
Carcinom i vulva:
Vilken cancertyp är vanligast?
Vilken åldersgrupp drabbas främst?
Vilka förstadier finns?
Kliniska manifestationer?
Skivepitelcancer (90 %). Resten är adenocarcinom och basalcellscancer.
- 9 % = malignt melanom.
Kvinnor över 60.
Valvulär intraepitelial neoplasi (VIN) är ett förstadie till HPV-relaterat carcinom.
Kliniskt: Klåda, smärta, sveda och leuoplaki.
Extramamillär Pagets sjukdom:
- Vad innebär det och hur skiljs det från pagets sjukdom i bröstet?
- Hur manifesteras det?
- Histologiska kännetecken?
- Intraepidermal proliferation av epitelceller (nästan aldrig underliggande tumör). Associeras nästan aldrig med ett underliggande carcinom (till skillnad från bröstpagets).
- Yttrar sig som ett rött fjälligt plack –> kan likna inflmmatorisk dermatit
- Histologiskt: Stora epiteloida celler, med stor, blek & fingranulerad cytoplasma –> pagetceller.
Med PAS-infärgning ses mucin –> skilj från melanom.
Sjukdomen kan metastasera.

Vad visar bilden?

Normalt endometrium
Vad är den vanligaste orsaken till vaginit?
Infektion. Candida albicans eller trichomonas vaginalis.
Prekursorlesion til malingnitet i vagina?
Vilken cancertyp är vanligast?
VAIN, som associeras med HPV.
Skivepitelscancer, följt av klarcelligt adenocarcinom & sarkoma batryoides