Fisiologia da Coagulação Flashcards
HEMOSTASIA
Definição
Significa prevenção de perda sanguínea.
Por quais mecanismos é provocada a hemostasia?
- Constrição vascular
- Formação de tampão de plaquetas
- Formação de coágulo sanguíneo.
- Crescimento de tecido fibroso no coágulo p/ fechamento do vaso.
O que desencadeia a constrição vascular depois do trauma?
O trauma da parede vascular faz a musculatura lisa dessa parede contrair
Do que resulta a contração?
- Espasmo miogênico local (principal)
- Fatores autacoides locais dos tecidos traumatizados e das plaquetas
- Reflexos nervosos
Hemostasia em vasos menores
- Plaquetas –> Liberação de Tromboxano A2–> Vasoconstrição.
V ou F?
Quanto maior for a gravidade do trauma ao vaso, maior será o grau do espasmo vascular?
Verdadeiro.
O espasmo pode durar vários minutos ou mesmo horas, tempo no qual ocorrem os processos de formação dos tampões plaquetários e de coagulação do sangue.
Sela diversos cortes muito pequenos durante todo o dia
Tampão plaquetário!

Fatores ativos existentes nas plaquetas
- Actina, Miosina e Trombostenina
- Resíduos do retículo endoplasmático e do complexo de Golgi
- Mitocôndrias e sistemas enzimáticos capazes de formar ATP e ADP
- Sistemas enzimáticos que sintetizam prostaglandinas
- Fator estabilizador de fibrina
- Fator de crescimento

FATOR DE CRESCIMENTO
Função
Ativa células locais( endotélio, musculo liso e fibroblastos) para que elas auxiliem no reparo tecidual
Importância da membrana celular das plaquetas
- Em sua superfície, existem glicoproteínas que tem afinidade por regiões lesadas e pelo colágeno, e não aderem ao endotélio normal.
- Grande quantidade de fosfolipídeos que ativam múltipos estágios do processo de coagulação do sangue.
Meia-vida das plaquetas
8 a 12 dias

Obs.: As plaquetas são retiradas da circulação principalmente pelos macrófagos no baço.
Mecanismo do Tampão Plaquetário
- Quando as plaquetas entram em contato com o as fibras de colágeno, elas começam a dilatar, assumindo formas irregulares com pseudópodes;
- Contração protéica-> liberação de grânulos que contem fatores ativos
- Esses fatores ficam pegajosos e aderem ao colágeno dos tecidos e à proteína, chamada fator de von Willebrand que vaza pelo plasma p/ o tecido
- Elas secretam ADP e suas enzimas formam o tromboxano A2–> ativam as plaquetas vizinhas juntando-se às demais plaquetas
Em quanto tempo o coágulo sanguíneo começa a se desenvolver?
Se o trauma for grave: 15 a 20 segundos
Se o trauma for pequeno: 1 a 2 minutos
Como se inicia o processo de coagulação?
- Substâncias ativadoras produzidas pelo vaso lesado
- Pelas palquetas
- Pelas proteínas sanguíneas aderidas ao vaso
Quanto tempo leva para o coágulo ocupar toda a lesão do vaso?
- Geralmente, cerca de 3 a 6 minutos.
Após 20 minutos a 1 hora–> Retração do coágulo
Dois cursos que o coágulo pode seguir após sua formação
- Invasão por fibroblastos e formação de t. conjutivo
- Pode se dissolver
Obs.: Pequenos oríficios, geralmente, ocorre a invasão por fibroblastos, após algumas horas de sua formação (promovida em parte pelo fator de crescimento liberado pelas plaquetas).
Até quando dura a invasão dos fibroblastos no coágulo?
A invasão continua até completa organização do coágulo, em tecido fibroso, no período de aproximadamente 1 a 2 semanas.
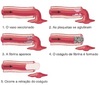
Processo de coagulação em um vaso sanguíneo traumatizado
- Adesão
- Ativação
- Agregação
- Ver foto
Tipos de susbstâncias que afetam a coagulação
Qual a mais prevalente na corrente sanguínea?
- Pró-coagulantes e anticoagulantes.
Na corrente sanguínea predominam os anticoagulantes. Porém quando o vaso é rompido, os pró-coagulantes predominam.
A coagulação ocorre em 3 etapas essenciais
- ruptura do vaso gera complexa cascata de reações químicas –> complexo de substâncias ativadas, chamado ativador da protrombina.
- O ativador da protrombima catalisa a conversão da protrombina em trombina
- A trombina converte fibrinogênio em fibras de fibrina, formando emaranhado de plaquetas, células sanguíneas e plasma p/ formar o coágulo.
CONVERSÃO DE PROTROMBINA EM TROMBINA
Passos
- O ativador de protrombina depende da ruptura do vaso ou liberação de substâncias especiais no sangue
- O ativador da protrombina + Ca2+ –> conversão da protrombina em trombina
- A trombina–> polimerização do fibrinogênio em fibras de fibrina, dentro de 10 a 15 segundos.
Obs.: as plaquetas têm também papel importante na conversão, pois grande parte da protrombina se fixa inicilamente aos receptores de protrombina, nas plaquetas já ligadas ao tecido lesado.

Qual o fator limitante da coagulação sanguínea?
É usualmente a formação do ativador da protrombina e não as reações subsequentes (que ocorrem com muita rapidez).
PROTROMBINA
Características
- Proteína plasmática
- Uma alfa 2-globulina
- Concentração no plasma de 15 mg/dL
- Proteína instável que pode se dividir facilmente em compostos menores, sendo a trombina um desses.
- Continuamente formada no fígado
V ou F?
Se o fígado deixa de produzir a protrombina dentro de 1 dia a concentração plasmática de protrombina cai a ponto de não ser suficiente p/ produzir a coagulação normal.
Verdadeiro.
V ou F?
A vitamina K não é requerida pelo fígado p/ ativação normal da protrombina, bem como p/ a formação de alguns outros fatores de coagulação.
Falso.
A vitamina é requerida sim. A falta de vitamina K e a presença de doença hepática que impeça a formação normal de protrombina podem diminuir o nível de protrombina a valores tão baixos que resultam em aumento da tendência a sangramento.
FIBRINOGÊNIO
Características
- Proteína de alto peso molecular
- Concentração no plasma de 100 a 700 mg/dL
- Formado no fígado
- Sai pouco dos vasos devido a sua dimensão molecular
Doença hepática pode diminuir…
A concentração de fibrinogênio circulante bem como a concentação de protrombina.
Ação da trombina sobre o fibrinogênio p/ formar fibrina
A trombina atua sobre o fibrinogênio, formando monômeros de fibrina, com capacidade automática de se polimerizar p/ formar fibras de fibrina.
O que estabiliza o retículo de fibrinas no seu estado inicial?
O fator estabilizador de fibrina, presente nas globulinas e plaquetas.
Obs1.: nos estágios iniciais da polimerização, os monômeros de fibrina –> ligações fracas-> cóagulo pode se romper com facilidade.
Obs2.: o fator estabilizador de fibrina precisa ser ativado pela trombina p/ ter efeito
Retração do coágulo - Soro
Alguns minutos após a formação do coágulo ele começa a se contrai e expele líquido (soro) do coágulo dentro de 20 a 60 minutos.
O soro difere do plasma; o soro não pode coagular, pois não tem fatores de coagulação.
Papel das plaquetas na retração do coágulo
- Falha na retração –> nº de plaquetas baixo.
- Ativação da trombostenina, da actina e da miosina plaquetárias –> retração do cóagulo, auxiliando nacompressão da malha de fibrina até volume menor.
- A contração é ativada e acelerada pela trombina e pelos íons cálcio, liberados pelas plaquetas.
Feedback postitivo e o coágulo
- O próprio coágulo desencadeia feedback positivo p/ promover mais coagulação.
Feedback Positivo e a Trombina
- Trombina age sobre vários fatores da coagulação
- A trombina atua na protrombina, tendendo a convertê-a em mais trombina –> fatores de coagulação –> ativador da protrombina.
- Quantidade crítica de trombina é formada–> feedback positivo se desenvolve, amplificando a coagulação sanguínea
- Crescimento do coágulo até interromper a hemorragia
Mecanismos que levam a formação do Ativador de Protrombina
- Trauma do endotélio, sangue ou tecidos adjacentes
- Contato do sangue com as células endoteliais lesionadas ou com colágeno e outros elementos teciduais por fora do vaso
ATIVADOR DA PROTROMBINA
Ação
Converte protrombina-> trombina, e auxilia em todas as etapas da coagulação.
O Ativador da Protrombina é formado por 2 vias:
- Pela via extrínseca –> trauma da parede vascular e dos tecidos vizinhos
- Pela via intrínseca –> próprio sangue
Obs.: as 2 vias interagem constantemente entre si
Fatores de Coagulação Sanguínea

VIA EXTRÍNSECA
Gráfico

VIA EXTRÍNSECA
Etapas
- Liberação do fator tecidual
- Ativação do fator X - papel do fator VII e do fator tecidual
- Efeito do fator X ativado (Xa) p/ formar o ativador da protrombina - o papel do Fator V
Liberação do fator tecidual
O tecido traumatizado libera complexos de diversos faores, chamado fator tecidual ou tromboplastina tecidual. Esse fator é composto, de modo especial, por fosfolipídeos +complexos lipoproteico que atua como enzima proteolítica.
Ativação do Fator X - papel do Fator VII e do fator tecidual
Fator Tecidual (Via extrínseca)+ Fator VII( Via intrínseca+ presença de cálcio–> atua enzimaticamente sobre o Fator X p/ formar o Fator X ativado (Fator Xa).
Efeito do Fator Xa p/ formar o ativador da protrombina - o papel do Fator V
- O Fator Xa + fator tecidual ou fosfolipídeos adicionais, liberados pelas plaquetas, além de com o Fator V,–>Ativador da Protrombina
- Na presença de Ca2+, protrombina –> trombina, e o processo de coagulação prossegue
- Fator V no complexo ativador de protrombina está inativo, processo de coagulação se inicia e a trombina ativa o Fator V, que, por sua vez, passa a ser potente acelerador adicional da ativação da protrombina
Fator Xa e Fator V
Resumo das funções
- O Fator Xa
- Protrombina -> trombina.
- Fator V ativado acelera enormemente essa atividade de protease
- Fosfolipídeos das plaquetas aceleram o processo
Obs.: feedback positivo da trombina, atuando sobre o Fator V que acelera todo o processo.
VIA INTRÍSECA
Gráfico

VIA INTRÍSECA
Etapas (reações em cascata)
- O trauma sanguíneo–> ativação do Fator XII e liberação dos fosfolipídeos das plaquetas
- Ativação do Fator XI
- Ativação do Fator IX pelo Fator XI ativado
- Ativação do Fator X - o papel do Fator VIII
- Ação do Fator Xa na formação do ativador da protrombina
- XII–>XI–>IX+VIII–>Xa
O trauma sanguíneo causa ativação do Fator XII e liberação dos fosfolipídeos das plaquetas
- O trauma ao sangue altera 2 importantes fatores de coagulação: o Fator XII e as plaquetas.
- Quando o Fator XII é ativado, por contato com colágeno ou superfície molhável,
- lesão de plaquetas, devido à sua aderência ao colágeno ou superfície molhável –> liberação de fosfolipídeos plaquetário que contém a lipoproteína chamada fator plaquetário 3 -> Auxilia nas reações
Ativação do Fator XI
- Fator XIIa –> Fator XI ativando-o
- Segunda etapa da via intríseca.
- Essa reação também necessita do cininogênio de alto peso molecular - APM - e é acelerada pela pré-calicreína.
Fator XIa, atua em ?
Fator IX
ATIVAÇÃO DO FATOR X
O papel do Fator VIII
O Fator IX +Fator VIIIa + fosfolipídeos plaquetários + fator 3 das plaquetas traumatizadas –> Fator X.
Obs1.: o Fator VIII é o fator ausente na pessoa com hemofilia clássica, e ele é chamado de fator anti-hemofílico.
Obs2.: as plaquetas constituem o fator ausente da coagulação na doença hemorrágica chamada trombocitopenia.
Ação do Fator Xa na formação do ativador da protrombina - o papel do Fator V
Essa etapa na via intrínseca, é a mesma etapa final da via extrínseca
- Fator Xa + Fator V + plaquetas / fosfolipídeos teciduais ——–>complexo ativador de protrombina.
O ativador da protrombina
- protrombina–>trombina,
- etapa final do processo de coagulação.
V ou F?
O cálcio não é imprescindível para a coagulação sanguínea
Falso.
O cálcio é necessário p/ a promoção ou p/ a aceleração de todas as reações da coagulação, na ausência de cálcio, a coagulação não ocorre por qualquer via.
V ou F?
Quando o sangue é removido da pessoa, pode-se evitar sua coagulação sanguínea pela redução dos níveis de íon cálcio, até valores abaixo do limiar p/ a coagulação pela desionização do cálcio.
Verdadeiro.
Fazendo-o reagir com substâncias, como o íon citrato, ou pela precipitação do cálcio com o uso de substâncias, como o íon oxalato.
Interação entre as vias extrínseca e intríseca
- A coagulação ocorre pelas 2 vias de maneira simultânea
- O fator tecidual desencadeia a via extrínseca
- O contato do Fator XII e das plaquetas com o colágeno na parede vascular desencadeia a via intríseca
Diferença entre as vias extrínseca e intríseca
- A via extrínseca pode ser explosiva, sua velocidade até a formação do coágulo final só é limitada pela quantidade de fator tecidual liberadoepelas quantidades dosfatores X, VII e V no sangue.
- A via intríseca prossegue muito mais lentamente, necessitando de 1 a 6 minutos p/ causar a coagulação, enquanto a extrínseca em traumas graves pode ocorrer em 15 segundos.
Fatores mais importantes para a prevenção de coagulação no sistema vascular normal
- Uniformidade (smoothness) da superfície das células endoteliais, impedindo ativaçaõ por contato
- A camada do glicocálice do endotélio, que repele os fatores de coagulação e as plaquetas, impedindo assim a ativação da coagulação
- A proteína ligada à membrana endotelial, trombomodulina que liga a trombina, essa ligação lentifica a coagulação pela remoção da trombina, e também ativa a proteína plasmática, a proteína C, que atua como anticoagulante ao inativar os Fatores V e VIII ativados.
Quais são os principais anticoagulantes do sangue?
Os que removem as trombinas do organismo.
Os mais potentes são:
- As fibras de fibrina, formada durante o processo de coagulação
- A alfa-globulina, chamada de antitrombina III ou cofator antitrombina-heparina
Qual mecanismo o corpo humano utiliza para impedir o crescimento excessivo do coágulo?
Enquanto o coágulo está sendo formado, cerca de 85% a 90% da trombina formada pela protrombina fica adsorvida às fibras de fibrina, isso ajuda a impedir a disseminação da trombina para o restante do sangue, e portanto, previne o crescimento excessivo do coágulo.
Outro mecanismo de bloqueio do crescimento excessivo do coágulo
A trombina que não é adsorvida nas fibras de fibrina, logo se combina com a antitrombina III que bloqueia ainda mais o efeito da trombina sobre o fibrinogênio, além também de inativar a própria trombina durante os próximos 12 a 20 minutos.
HEPARINA
Características
- Potente anticoagulante
- Encontrado em baixas concentrações no sangue
- Polissacarídeo conjugado com forte carga negativa
Heparina na prática médica
É muito utilizada como agente farmacológico em concentrações muito mais elevadas para a prevenção da coagulação intravascular.
Heparina e sua ação anticoagulante
Por si própria, ela tem pouca ou nenhuma propriedade anticoagulante, mas quando se combina com antitrombina III a eficácia da antitrombina para a remoção da trombina aumenta por 100 a 1000 vezes e dessa forma ela atua como anticoagulante.
Quais os outros fatores ativados da coagulação removidos pelo complexo heparina-antitrombina III ?
- Fator IX
- FATOR X
- FATOR XI
- FATOR XII
Células que produzem a heparina
- Várias células podem produzir a heparina –> MASTÓCITOS BASOFÍLICOS PERICAPILARES
- Os basófilos liberam pequena quantidade.
Os mastócitos são abundantes nos tecidos que circundam os capilares do pulmões e, em menor grau, os capilares do fígado. Qual a importância dessa disposição?
Os capilares do fígado e dos pulmões recebem muitos coágulos embólicos formados lentamente no sangue venoso, por isso necessita-se de mais heparina nesses locais p/ impedir o crescimento acentuado dos coágulos.
O que acontece depois que o coágulo interrompe o sangramento?
- Alguns dias depois da interrupção do sangramento , tecidos+ cóagulo–> Ativador de Plasminogênio tecidual (AP-t) –> plasminogênio –> plasmina, remoção de tecíduos inúteis do coágulo.
- Vasos pequenos bloqueados por coágulos são reabertos por esse mecanismo.
Tempo de sangramento(TS)
- Feito no lobo auricular (Teste de Duke)
- Hemostasia primária
- 3-7 min
- Examinador dependente
- Variável
Correlação entre plaquetometria e sangramento
- >100.000- Não há risco de sangramento anormal
- 50k-100k - eventual sangramento anormal após trauma grave
- 20k-50k- Eventual sangramento anormal após cirurgia ou trauma, pode ocorrer espontâneo (abaixo de 30k)
- 10k-20k- sangramento espontâneo
- <10k- risco de sangramento grave ou incontrolável
- <5k- Risco muito alto de sangramento grave ou fatal.
Tempo de retração do coágulo
- Pouco utilizado na prática
- trombocitopenia <50k ou Trombastenia de Glanzmann
- normal de 1-3h
Tempo de Coagulação (TC)
Teste de Lee-White
- 5-10 min
- Via intrínseca
- Deficiência grave de fator da via intrínseca ou da via comum
Tempo de Tromboplastina Parcial Ativado (TTPa)
- Hemostasia Secundária
- Avalia via intrínseca e comum
- 25-35 s normal
- No exame vem em comparação ao paciente controle
- Tempo do paciente/ tempo do paciente controle
Tempo de Protrombina (TP)
- Avalia a via extrínseca e a via comum
- O valor normal e de 10-13s
- Pode ser dado em função do paciente controle
- Tempo do paciente/ tempo do paciente controle
- (Função - 1) x 100% dá o valor da atividade da protrombina.
- Auxilia no cálculo do INR
- Hemostasia secundária
Tempo de trombina
- 5-15 s
- Formação de cóagulo após 60 s


