Case 3 - Ryggsmerter og vannlatingsplager Flashcards
Oppgave 1a: allmennmedisin.
Per er en 68 år gammel mann. De siste 3 år har han vært noe plaget med podagra, men er ellers frisk. Han er i full jobb som regnskapsfører og aktiv på fritiden.
I juni 2015 oppsøkte han fastlegen grunnet smerter i ryggen. Han har også noe sviende vannlating og går oftere på toalettet om natten.
Kan du gi noen vanlige årsaker til ryggsmerter hos voksne menn over 50 år?
Vanlige årsaker til ryggsmerter hos voksne menn over 50 år:
-
Muskelsmerter er desidert det vanligste
- Herunder “lumbago” - uspesifikke ryggsmerter og “hekseskudd”.
- Myalgier
-
Dernest degenerative plager - slitasjerelaterte.
- Herunder slitasjegikt, prolaps
- Atralgi (leddsmerter)
- Kan og være idiopatisk (Lumbago)
- Kan skyldes problemer i nyre og urinveier
- Steinsykdom
- Blæreaffeksjon
- UVI
- Pyelonefritt
- Urinsyregikt
Oppgave 1b:
Kan du nevne noen mindre vanlige årsaker til ryggsmerter hos en voksen mann over 50 år?
- Prostatitt
- Cancer (prostata) med skjelettmetastaser
- Rupturert aortaaneurisme
- Tarmslyng, ileus
- Hjerteinfarkt (MI)
- Myelomatose
Oppgave 1c:
Hvilke hovedmomenter inngår i en ryggundersøkelse?
Tenk tilbake på undervisningen i funksjonsundersøkelser på andre studieår.
- Repeter kompendier og undervisning fra 2. året med Trond Iversen.
- Inspeksjon. Bevegelighet. Passiv bevegelighet. Nevrologiske undersøkelser herunder sensibilitet, reflekser og krafttester. Palpasjon.
- Undersøkelsene:
- Ikke alltid man får til alt ift. tid til rådighet mm.
- Man tilpasser seg anamnesen ift. hva som bør prioriteres.
- Inspeksjon
- Symmetri, proporsjoner, lordose/kyfose (normal eller abnormal krummin av ryggsøylen), holdning, skoliose (sidekrumming av rygg, sett bakfra), arr, hevelser, rødhet og/eller sår.
- Palpasjon
- Hevelse/tumores, smerter, konsistensforandringer, abdominalundersøkelse, rektaleksplorasjon, palpere vertebrae og ryggmuskulatur
- Perkusjon
- Over nyrelosjene, abdomen.
- Auskultasjon
- “som vanlig”
- Bevegelse
- Bevegelsesutslag - aktive, passive og isometriske (mot motstand) bevegelser.
- Lateralfleksjon
- Fleksjon
- Ekstensjon
- Rotasjon
- Bevegelsesutslag - aktive, passive og isometriske (mot motstand) bevegelser.
- Spesielle tester
- Lasegues-prøve
- Psoas-test
- Reflekser
1. Underekstremitets: - patellar, babinski, akilles, bulbocavernosus
- Reflekser
- Tå/helgange
- Schuberts test
- Trendelenburg
- Lasegues-prøve
Oppgave 1d: spesielle tester.
Forklar kort hvordan testene under utføres og hva man ser etter:
- Lasegues
- Omvendt Lasegues
- Psoas-test
- Tå/helgange
- Schuberts test
- Trendelenburg
- Lasegues
- Pas ligger i ryggleie. Legen løfter et ben strakt opp hos pas. til det utløses smerter nedover låret.
- Vurderer hvor mange grader opp fra bakken benet er fra flatt leie før smerterespons.
- Normalt er testen positiv mellom 30 og 60 grader - da isjasnerven er mest i strekk.
- Omvendt Lasegues
- Pas. ligger i mageleie med kneet bøyd 90 grader i benet som benyttes til testen.
- Legen holder under kneet og strekker benet bakover.
- Tester nerverøtter fra øvre del av korsrygg, sacrum, og danner femoralisnerven. Smerter vil evt. stråle ut i fremre del av låret.
- Undersøker, som lasegues, for isjas - smerter som følge av klem/strekk på nerverøtter ned i et ben i på lumbalnivå av ryggsøyel som oftest - oftest pga. diskusprolaps.
- Psoas-test/tegn
- Ser etter irritasjon av hoftefleksjonsmusklene iliopsoas i abdomen. Vil om så tilsi at en blindtarmsbetennelse ligger retrocøkalt, da musklene ligger retroperitonealt.
- Pasient ligger på sin venstre side med knærne strukket ut. Testen utføres på høyre ben. Legen holder høyre lår og passivt ekstenderer hoften
- Alternativ kan pasient ligge i ryggleie og pas. utfører en aktiv fleksjon av høyre hofte mot undersøkerens hånd.
- Positivt tegn ved abdominale smerter. Indikerer appendicitt, men kan skyldes andre forhold.
- Tå/helgange
- Del av undersøkelsen av gange, som ledd av nevrologisk undersøkelse.
- Ser hvorvidt pasient klarer det.
- Schuberts test
- Tester pasients evne til fleksjon av korsryggen.
- Mens pasient står oppreist markerer undersøkeren ca. nivået for L5. Man markerer 5 cm under og 10 cm over dette punktet - for en total lengde mellom merkene på 15 cm.
- Deretter bes pasienten om å strekke seg ned mot tærne og ta på disse, med strake knær.
- Om avstanden mellom de to punktene ikke øker med mer enn 5 cm (totalavstand 20cm+) indikerer dette en restriksjon for lumbal fleksjon.
- Nyttig ift. f.eks. ankyloserende spondylitt.
- Tidligere: Bektherevs sykdom.
- En kronisk betennelsesaktig revmatisk lidelse som rammer primært ledd i ryggrad og bekken. Kan affektere andre deler av kroppen.
- Trendelenburg
- Underøker hofteabduktorenes evne til å stabilisere bekkenet på femur
- Utføres med stående pas. mens undersøker står bak eller til siden. Pas. bes stå på ett ben - testbeinet - og hever den andre foten fra underlaget ved å flektere hofte og kne.
- Observerer hvorvidt bekkenet senkes på motsatt side av testbeinet.
- Positiv test om bekkenet faller mot hevet ben og pas. må balansere med å lene overkroppen til siden, mot det benet de står på sin side.
Sammenlign alltid med frisk / ikke-test side.
Oppgave 1e:
Er det andre ledd du bør undersøke når pasienten kommer inn på kontoret med denne problematikken?
Hofteledd, kneledd, ankel- og tåledd (feilbelastning ift. podagra) og evt. nakke.
“Tilhørende ledd” for ryggen - over og under nivået smertene beskrives å være fra.
Husk å sjekke kne og ankel (podegra, feil i gange/belastning?).
Oppgave 5f:
Kjenner du til noen “røde flagg” som øker sannsynligheten for alvorlig, underliggende årsak til ryggsmerter?
- Plagene er plutselig innsettende.
- Nye/ endrede akutte ryggplager hos pasienter > 55 år eller < 20 år.
- Mistanke om alvorlig nevrologi / systemsykdommer
- Nattesvette
- Nedsatt AT
- Ridebukseanestesi (Cauda equina)
- B-symptomer
- Nattesvette, Feber og/eller vekttap
- Inkontinens ift. urin eller defakasjon.
- Hvilesmerter, konstante smerter.
- SIRS kriterier oppfylt
- Nevrologiske utfall
- Deformiteter i ryggsøyle
- Tegn på infarkt
- Traume
- Immunsupprimert eller stoffmisbrukende pas.
- Høy SR
- uttalt morgenstivhet med varighet over en time.
-
Røde flagg innenfor urologi
- Dysuri
- Passasjehinder av urin eller smertefull vannlating.
- Nyrestein, UVI, blærekreft mm.
- Hematuri, blod i urin.
- UVI, nyrestein, prostatacancer, blærecancer, nyrekreft mm.
- Polyuri, hyppig vannlating og økt vannlatingstrang (urge)
- Nyrestein, UVI, prostatakreft, interstitiell cystitt, benign prostatahyperplasi mm.
- Brennende følelse ved vannlating (dysuria kan innebære vannlatingsplager)
- Typisk for nedre UVI, kan skje ved blærekreft.
- Inkontinens eller mangelfull tømming
- Manglende kontroll av blæretømming tyer på benign prostatahyperplasi eller prostatacancer.
- Trykkfølelse eller smerte i pelvisområdet
- Tyder mest på interstitiell cystitt, kan og assosieres med avansert stadium av kreft.
- Passasjehinder av urin eller smertefull vannlating.
- Dysuri
Oppgave 2a: Allmennmedisin.
I notatet hos fastlegen 15.06.15 står det følgende:
- P: Ryggsmerter sentralt i lumbalcolumna
- S: Kommer pga. vedvarende ryggsmerter siden mars i år, sviende vannlating og nocturi
- O: Smertene har kommet sigende. Ligner ikke lumbago. Periodevis nummenhet i hø ben, men følger ikke noe spesielt dermatom. Ingen følelse av krafttap. Smertene kommer og går, han føler seg best om morgenen, men de forverres ved aktivitet. Naproxen ved behov som lindrer godt. Siste tiden mer plaget med nummenhet og smerter i hø nates. Beskriver det som et åpent sår som stikker og brenner, ingen utstråling til bena. Har forsøkt manualterapi uten effekt. Ingen leddsykdom i familien. Normal gange, ingen feilstilling eller hudforandringer på korsryggen, ingen palpasjonsømhet, normal kraft ved tå- og hælgange samt dype knebøy. Normal sensibilitet bilat., patellarefleks 2+ symmetrisk. Bulbuscavernosusrefleks ua. Prostata forstørret og hard, uten bevart midtfure og uten øvre begrensning. Urinstix viser blod+, nitritt -, protein ++, leukocytter ++.
- A: Mistenker prostatapatologi (metastaser) basert på funn ved rektaleksplorasjon, alder og ryggsmerter sentralt i lumbalcolumna.
- P: Henv. rtg. lumbalcolumna og rtg. bekken. Prostataspesifikt antigen (PSA) og alkalisk fosfatase (ALP) rekvireres.
Det ble rekvirert PSA av fastlegen i denne situasjonen. Er du enig i at det er indikasjon for denne analysen? Hvorfor/ hvorfor ikke?
A
Det foreligger indikasjon på å ta PSA analyse …
Han er under 70 år og det kan være snakk om kreft. 68 år er medianalder for diagnosen prostatakreft - Per er 68 år.
- Foruten om rektaleksplorasjonsfunn har pasienten LUTS (nokturi, dysuri, proteinuri, hematuri, leukocytturi) og klinikken innebærer ryggsmerter.
Det burde blitt vurdert å ta PSA prøve på legekontoret snarere enn å rekvirere det - nivående kan synke før undersøkelsen.
Prostata er forstørret og hard - uten bevart midtfure og uten øvre begrensning. Urinstix viser blod, leukocytter og protein.
- Hard prostata gir mistanke om kreft.
- Manglende øvre begrensning og midtfure kan ha benigne årsaker.
- Suspekt palpasjonsfunn er alene nok indikasjon for å begynne med videre utredning.
Om lappene av prostata hadde betydelig sideforskjell ville mistanken om malign årsak økt.
Foruten om PSA og andre tester bør spørreskjemaet I-PSS blitt gjennomført.
Kan være LUTS (lower urinary tract symptoms) selvom det ikke enda er kreft.
Oppgave 2b:
Hva innebærer I-PSS spørreskjemaet?
Internasjonal prostata symptomskår innebærer 7 spørsmål som starter med “Ila. de siste 30 dager, hvor ofte har du …”
- hatt følelsen av at urinblæren ikke er helt tom etter at du har latt vannet?
- måttet late vannet igjen mindre enn to timer etter forrige gang?
- Merket at du stoppet og startet igjen flere ganger under vannlatingen?
- hatt vanskeligheter med å utsette vannlatingen?
- hatt svak urinstråle?
- måtte trykket på eller anstrengt deg for å starte vannlatingen?
- Hvor mange ganger har du vanligvis måttet stå opp for å late vannet fra du legger deg om kvelden til du står opp om morgenen?
Hva man svarer på spørsmålene gis poeng:
- Aldri = 0p
- Mindre enn 1 av 5 ganger (1p)
- Mindre enn halvparten av gangene (2p)
- Ca. 50-50 (3p)
- Mer enn halvparten av gangene (4p)
- Nesten alltid (5p)
<8 = milde symptomer
8 - 19 = moderate symptomer
20 - 35 = alvorlige symptomer
Man tar også med livskvalitet - hvordan et liv videre med de samme plagene ville påvirket dem.
Oppgave 2c:
Hva menes med LUTS?
“Lower Urinary Tract symptoms” er en samlebetegnelse for vannlatingsproblemer med fokus fra blære og/eller urinrør, uavhengig av årsaken.
Tidligere ble symptomene kalt “prostatisme”, men også kvinner kan ha LUTS og andre årsaker kan foreligge.
Dårlig stråle, etterdrypp, dårlig blæretømming samt symptomer på en blære med dårligere evne til å lagre urin (hyppigere vannlating, nokturi, inkontinens, plutselig og kraftig vannlatingstrang (urge)).
Oppgave 3a: Vitenskapelig kompetanse.
PSA ble rekvirert av fastlegen. Tumormarkører (her PSA) er stoffer som produseres av en tumor og kommer over i blodet, slik at vi kan måle konsentrasjonen av dem i plasma.
Disse tumormarkørene kan gi nyttig informasjon for klinikeren når de burkes på rett indikasjon og med omtanke for pasientens situasjon.
Ingen av disse analysene er imidlertidig kreftspesifikke og deres diagnostiske egenskaper er ikke optimale. Dette betyr at det er risiko for at resultatet kan bli villedende dersom indikasjonen for å rekvirere analysen var uklar.
Gjør rede for hvilke begreper vi bruker for å beskrive en diagnostisk tests egenskaper og for hvilke testegenskaper PSA har.
For egenskapene til en diagnostisk test benytter vi begrepene:
- NPV, negativ prediktiv verdi
- sannsynligheten for at en person som får negativt svar faktisk er frisk.
- Finne sanne negative.
- PPV, positiv prediktiv verdi
- sannsynligheten for at en person som får positivt resultat faktisk er syk
- Finne sanne positive.
- Sensitivitet
- sannsynligheten for at en syk person får positivt resultat.
- Evne til å fange opp syke. Viktig ift. screeningstester.
- Spesifisitet
- sannsynligheten for at en frisk person får negativt resultat.
- Luke ut de friske.
- Viktig for konfirmasjonstester.
NEL og allmenmedisinboka har ulike diagnostiske testverdier for PSA testen!
- Men felles er at det ikke er en god test - men det er den testen vi har.
- Testen kan gi en pekepinn:
- PSA > 4: Sensitivitet 57 %, Spesifisitet 68 %
- PSA > 10: Sens 23 %, spes 96 %
PSA-verdien vil og øke til en viss grad i takt med alvorlighetsgrad. En av de mest ondarta formene vil ikke kunne produsere PSA dog.
PSA kan gi mange falske positive, og er ikke så sensitiv som den kunne vært som en markør for prostatakreft.
Oppgave 3b: VITKOM.
Tenk deg forskjellige mulige utfall av PSA-analysen og diskuter hvordan disse vil påvirke hvordan du tar hånd om pasienten i denne situasjonen.
PSA verdien ville ikke påvirket hvordan denne pasienten ble håndtert:
- man har palpert en hard prostata, og man kan ha prostatakreft selv om PSA skulle være høy eller lav.
- PSA er ikke en veldig god test for å skille kreftpasienter fra andre pasienter uten prostatakreft.
Men generelt / for en pasient med annerledes klinikk:
- Dersom positiv PSA test
- supplerer man med UL og biopsi, pga. høy sjanse for falks positivt svar.
- Dersom negativ PSA test
- kan ikke utelukke funn ellers, vil utrede videre pga. ryggsmerter og rektale funn her.
- Ved annerledes klinikk ville neg. PSA gitt en god pekepinn på at ikke prostatacancer forelå.
Ift. PSA verdier alene:
- PSA < 4 ⇒ Usannsynlig
- PSA 4-10 ⇒ usikkert
- PSA 10-20 ⇒ mistanke om cancer
- PSA > 40 ⇒ Sterk mistanke om prostatacancer.
Oppgave 3c: VITKOM.
Hvike konsekvenser kan det få for pasienten dersom du som lege rekvirerer PSA uten riktig indikasjon?
Man kan skape stress, angst og bekymringer unødvendig hos pasienten, samt sløse bort ressursene til helsevesenet og egen, samt kollegaers, tid.
Biopsi især er ressurskrevende og belastende for pasient.
Oppgave 3d: VITKOM.
PSA har i de siste årene i utstrakt grad blitt brukt som screeningverktøy.
Hvilke kriterier stilles til en diagnostisk test som skal brukes til screening?
Egner PSA seg til screening? Hvorfor/ hvorfor ikke?
Krav til diagnostiske screeningstester:
- Må ha et behandlingstilbud for tilstanden det screenes for.
- Skal kunne påvise sykdom som er vanlig, invalidiserende med kjent forløp og identifiserbar.
- Å screene for noe sjeldent vil påvirke testegenskapene, og gi mange falske resultater.
- Testen bør være så sensitiv, og spesifikk, som mulig
- Testen bør være effektiv å utføre samt relativt rimelig (gitt kvanta man tester ved screening)
- Testen må ikke være invasiv eller skadelig.
PSA er en dårlig screeningtest da sensitiviteten dens er altfor lav.
Oppgave 3e: VITKOM.
Kjenner du til noen screeningprogrammer i Norge?
I Norge screener vi for brystkreft, livmorhalskreft og tarmkreft (forskningsprosjekter) og for div. nyfødttilstander.
Oppgave 4: Urologi.
Røntgen tatt i juli 2015 av lumbosacralcolumna og bekken var uten anmerkning. Per henvises til kirurgisk poliklinikk der det ble foretatt undersøkelse og tatt biopsi av prostata. PSA tatt hos fastlegen var 122.
Hvilke undersøkelser er relevante på kirurgisk poliklinikk utifra de opplysninger som nå foreligger?
- MR av prostata først - før en nålebiopsi.
- Radiologene kan få problemer med å tolke MR i etterkant av biopsi.
- Må gå 6 uker etter en biopsi om biopsien ble tatt før MR.
- Tar MR med totalskjelett eller skjelettscintigrafi (ift. metastaser)
- Antibiotikaprofylakse, bedøvelse og 8-12 biopsier ved nålebiopsi
- Kan ta perianalt ifølge forskning. Nyere forskning som tilsier at det er mindre risiko for infeksjon.
- Til nå har man gjort biopsitaking transrektalt.
- Når man tar bopsi gjør man dette ultralydveiledet
- Vurdering av nyrefunsjon med kreatinin og ultrasonografi av nyrene, evt. urografi
- Ny PSA test.
- OBS: Bør tas før inngrep. Alt fra inngrep til sex og sykling kan påvirke PSA.
- Dog i hvor stor grad er en annen sak.
- OBS: Bør tas før inngrep. Alt fra inngrep til sex og sykling kan påvirke PSA.
Oppgave 5a: Patologi.
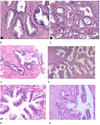
Ved undersøkelse av nålebiopsiene ser du vev som på bildene under.
Hvordan vil du beskrive vevet du ser i biopsiene?
Prøv å skille mellom normalt prostatavev og hyperplastisk vev.

- Ser basale og luminale celler, tydelig og ryddig kjertelvev med lik størrelse. Normalt prostatavev.
- Lite stroma, stor kjerteltetthet. Fravær av basalt lag - basalceller.
- Mer rotete bilde, ser luminale celler med ulik størrelse. Interstitiet ser mer rotete ut - ikke bindevev mellom. Ser få basale celler, maligne ductus. Adenokarsinom. Mer kjerteltetthet ved malignt vev ift. benignt.
- Gradering: Gleason grad 3 (kan sette en ring rundt hver kjertel)
- Mer rotete bilde, ser luminale celler med ulik størrelse. Interstitiet ser mer rotete ut - ikke bindevev mellom. Ser få basale celler, maligne ductus. Adenokarsinom. Mer kjerteltetthet ved malignt vev ift. benignt.
- Ser to kjertelelementer med bindevev mellom. Inne i den ene ses sekret (cancerceller klarer ikke produsere rundt, seigt sekret, men produserer sekret som krystalliserer av dårligere kvalitet). Hyperplastisk atrofi?
- OBS: ikke lov å si hyperplasi på nålebiopsi. Må vite om man om så er i periferien eller ikke. Det man gjør er kun å skille benignt fra malignt, ikke normalt fra hyperplastisk.
- Likner mest på bilde 1 - “referanse for normalt/benignt”, til tross for fingerliknende projeksjoner ut i lumen. Pas kan ha hyperplasi*.
- Mer prominente fingerlignende strukturer, men ikke kriterier for malignitet.
- Liker mer på bilde 2 enn 1 (referansebilde for malignt).
- Ved tvil kan man benytte immunhistokjemi - fargelegge for å tydeliggjøre basale celler
- Ensom benign kjertel. Har fingerliknende formasjoner som peker mot lumen. Ser basalceller, ser på form. Benign hyperplasi.
- Man kan enda se basale celler, selv med fingerliknende formasjoner
- Små maligne kjertler som infiltrerer ⇒ malignt. Det er utgangspunkt i en benign kjertel med maligne kjertler rundt.
- Normalt stor ductus omringet av maligne kjertler.
Gradering: Gleason 3 + 3 = 6.
Oppgave 5b: Patologi.
Finner du malignt vev?
Hvilke kriterier brukes for å skille mellom benignt og malignt vev?

Ja, i bilde 6 ses små, maligne og infiltrerende kjertler.
Bilde 2 viser og et bilde forenlig med adenokarsinom: ulik cellestørrelse (luminale celler), få (ingen) basale celler, rotet utseende. maligne ductus.
Kriterier for malignitet, tegn på malignitet:
- Ved malignt prostatavev ses større kjerteltetthet typisk enn ved benignt / normalt.
- Prostatacancer celler klarer ikke produsere normalt, seigt sekret - sekret krystalliseres.
- Infiltrativt mønster
- Lite bindevev mellom kjertelvev
- Små lumina
- Flere retninger på de maligne kjertlene
- Tap av basale celler
Oppgave 5c:
- Hva er en typisk mangel man ser histologisk ved prostatakreft?
- Kan man skille kjertler og ductus i prostata histologisk?
- Hva benytter man immunhistokjemi f.eks. til ved histologisk undersøkelse av prostatabiopsier?
- Hva er en typisk mangel man ser histologisk ved prostatakreft?
- Det er typisk et totalt fravær av basale celler - basallaget.
- Er basalceller til stede må man tenke seg nøye om før man diagnostiserer pas. med kreft.
- Kan man skille kjertler og ductus i prostata histologisk?
- Både kjertler og ductus har basale og luminale celler, og histologisk ser de veldig like ut.
- Hva benytter man immunhistokjemi f.eks. til ved histologisk undersøkelse av prostatabiopsier?
- Særlig til å fargelegge basalceller dersom det er tvil om det er fravær av disse.
5d: Patologi.
- Hva er typisk for kreftceller i prostata?
- Om slike celler foreligger sammen med basalceller fremdeles tilstede, hva kan man vurdere det som?
- Hvordan vokser prostatakreft typisk?
- Det typiske for kreftceller i prostata er at det 1) ikke ses basalceller og 2) de har store nukleoli, kjerner.
- Om celler med malignt utseende (celledelinger, stor nukleoli) ses sammen med basalceller kan det tenkes at man har et forstadium til kreft.
- Kreft i prostata vokser oftest mer som kjertler snarere enn ut i lumina.
Oppgave 5e: Patologi.
- Er det lov å si at det foreligger hyperplasi kun utifra nålebiopsi / på nålebiopsi av prostata?
- Hva går Gleason skår ut på?
- Hvordan benytter man Gleason skår til å gradere prostatakreft?
- Hvordan påvirker Gleason skår prognosen?

- Nei, man kan ikke si “hyperplasi” på en nålebiopsi. Man må vite om så hvorvidt prøven er fra periferien eller ikke. Man fokuserer på å skille benignt fra malignt.
- Gleason skår går ut på å gradere cancersuspekte funn i prostata utifra deres differensieringsgrad - der velldifferensiert vev ser mest ut som normalt vev og gir lavest skår.
- Man gir en summasjon av laveste skår og høyeste skår som er tilstede i prøven man undersøker, f.eks. 3+3 = 6. I praksis bryr man seg ikke lenger om grad 1-2.
- Jo lavere skåren er desto bedre er prognosen. 1-2 skår spiller en mindre rolle da det ikke påvirker prognosen.

Oppgave 5f: Patologi.
Beskriv det histologiske bildet fra nålebiopsi av prostata.

Normal prostata:
- Kjertlene har to lag celler - et ytre lag lave kubiske celler og et indre lag med høye sylinderepitel som sekrerer mucus.
- Cellene strekker seg innover som papiller, fingerliknende.
- Mellom kjertler finnes fibromuskulær stroma (skillevegg), som utgjør ca. halve prostatavolumet.
Ser basale og luminale celler, tydelig og ryddig kjertelvev med uniforme størrelsesforhold. Normalt prostatavev.

Oppgave 5g:
Beskriv det histologiske bildet fra nålebiopsi av prostata.
Rotete bilde ift. bilde 1 (normalt vev). De luminale cellene har ulik størrelse. Interstitiet er mer rotete - mangler bindevevssepta mellom. Få basale celler. Maligne ductus.
Adenokarsinom. Ved malignitet er kjerteltetthet ofte høyere enn ved benignt vev.
Man kan ringe rundt hver kjertel - tyder på Gleason grad 3 her.
Lite stroma, stor kjerteltetthet, fravær av basalt lag. Kan dog se noen basale celler her (vanskelig).

Oppgave 5h:
Beskriv det histologiske bildet fra nålebiopsi av prostata.

Likner mer på bilde 1 - benignt vev enn 2- malignt vev.
Men har fingerliknende formasjoner ut mot lumen her.
Ser to kjertelelementer med muskulofibrøs septa mellom, og det ses sekret inni en - cancerceller i prostata produserer ikke normalt sekret, men heller sekret som krystalliserer.
Oppgave 5i:
Beskriv det histologiske bildet fra nålebiopsi av prostata.

Mer prominente fingerliknende strukturer, likner mer på bilde 2 enn 1.
Mer i tvil her, bør bruke immunhistokjemi. Ikke åpenbar kreft ift. malignitetskriterier.














