Rak jelita grubego Flashcards
Epidemiologia raka jelita grubego
- drugi pod względem zapadalności neo złośliwy u obu płci
- zapadalność rośnie
- ok. 10% u mężczyzn i kobiet
- wysoki wskaźnik umieralności

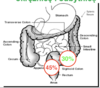
Najczęstsza lokalizacja
- 45% odbytnica
- 30% esica
- 3-5% guzy mnogie
- w ostatnich latach trend przesuwania się zmian do prawej połowy okrężnicy
Etiologia raka jelita grubego - czynniki środowiskowe
- dieta wysokoenergetyczna, bogata w tłuszcze zwierzęce i czerwone mięso (zwł. smażone)
- niskie spożycie warzyw i owoców
- niska aktywność fizyczna
- palenie tytoniu
Etiologia raka jelita grubego - czynniki wewnętrzne
- wrzodziejące zapalenie jelita grubego (ryzyko x20)
- zespół Crohna (ryzyko 5-6x)
- gruczolaki
Etiologia raka jelita grubego - czynniki genetyczne
- wrodzony niepolipowaty rak jelita grubego - zespół LYNCH I i II (mutacja MSH-2, MLH-1)
- polipowatość rodzinna (mutacja genu APC)
Czynniki protekcyjne w raku jelita geubego
- spożywanie czerwonego mięsa w niewielkich ilościach
- białko: rośliny strączkowe, drób, ryby (omega-3 w rybach morskich)
- oliwa z oliwek (NNKT)
- duże ilości owoców i warzyw (bogate w błonnik i witaminy)
- czerwone wino: 1-2 kieliszki dziennie
- aktywność fizyczna
- preparaty wapnia
- NLPZ

Gruczolaki
- cewkowe -75% ogólnie/5% ulega transformacji nowotworowej
- kosmkowe - 10% ogólnie/40% ulega transformacji nowotworowej
- cewkowo-kosmkowe - 15% ogólnie/20% ulega transformacji nowotworowej
Cecha wspólna gruczolaków - dysplazja nabłonka
Gruczolaki ryzyko transformacji
zależy od średnicy:
- <1 cm - do 5% raków przedinwazyjnych i 1% raków inwazyjnych
- >2 cm - do 18% raków przedinwazyjnych, 10-50% zmian inwazyjnych
Wszystkie stwierdzone w badaniu endoskopowym gruczolaki powinny być USUNIĘTE.
Zespól Lyncha
większość raków jelita grubego charakteryzuje umiejscowienie w proksymalnej części okrężnicy, niski stopień zróżnicowania, szybki wzrost miejscowy z jednoczesną niewielką tendencją do tworzenia przerzutów odległych, niewrażliwośc na 5 FU i lepsze rokowanie
Kliniczna diagnoza zespołu Lyncha - kryteria AMSTERDAMSKIE
- kolonoskopia z endoskopowym usuwaniem zmian zmniejsza ryzyko zachorowania na raka jelita grubego o 50%
- prawdopodobieństo zachorowania u nosiciela mutacji: 70%
Zespół gruczolakowatej polipowatości rodzinnej - FAP
- mutacja genu APC (białka blokującego aktywność B-kateniny pobudzającej proliferację)
- u części polipy w młodości
- u nosicieli mutacji zwiększone ryzyko zachorowania na raka żołądka i jelita cienkiego
- pozajelitowe manifestacje:
- guzy desmoidalne
- wątrobiak płodowy
- rak tarczycy
- rdzeniak płodowy
- charakterystyczne wyrośla kostne
- zmiany w siatkówce oka
- prawdopodobieństwo rozwoju raka przed 40 rż - 100%
Objawy raka jelita grubego:
- zależą od umiejscowienia nowotworu
- zmiany w charakterze wypróżnień
- biegunka/zaparcie/niepełne wypróżnienie
- obecność krwi w stolcu/na stolcu
- stolce cieńsze niż normalnie
- ogólny dyskomfort w jamie brzusnej (wzdęcia, poczucie pełności, bóle)
- spadek wagi bez uchwytnej przyczyny
- wymioty
- stałe zmęczenie
Rak we wczesnym stadium zaawansowania jest zwykle bezobjawowy
Jak się stawia diagnozę w raku jelita grubego?

Klasyfikacja patomorfologiczna - informacje
- 95% to raki gruczołowe
- 5% to raki płaskonabłonkowe, mieszane gruczołowo-płaskonabłonkowe i niezróżnicowane
- raki odbytu najczęśniej płaskonabłonkowe (ALE TO NIE JEST RAK JELITA GRUBEGO I ODBYTNICY - TO INNA JEDNOSTKA CHOROBOWA!!!)
- 3 stopnie zróżnicowania
- G1 - wysoki (25%)
- G2 - średni (60%)
- G3 - niski (15%)
Klasyfikacja Astler-Collera w czym?
W raku jelita grubego i odbytnicy
Klasyfikacja Astler-Collera

Podstawowa metoda leczenia raka jelita grubego to:
CHIRURGIA
Leczenie chirurgiczne raka odbytnicy na wysokości lub poniżej załamka otrzewnej (<10CM od odbytu) - stopnie
- stopień 0 - wycięcie miejscowe (przez odbyt)
- stopień 1 - resekcja tylna m. Kraske; resekcja przednia; resekcja brzuszno-kroczowa
- stopień 2 - radioterapia-resekcja przednia;amputacja brzuszno-kroczowa - ewentualnie chth
- stopień 3 - rth, rth+chth - resekcja przednia; amputacja brzuszno-kroczowa - ewentualnie chth
- stopień 4 - operacje paliatywne (resekcja przednia; ampuitacja brzuszno-kroczowa); kolostomia; radykalne leczenie zmian przeczutowych/rth/chth
Leczenie chirurgiczne raka odbytnicy powyżej załamka otrzewnej (>10CM od odbytu) - stopnie
- stopień 0 - wycięcie metodą endoskopową
- stopień 1 - resekcja przednia
- stopień 2 - resekcja przednia, ewentualnie chth
- stopień 3 - resekcja przednia, chemioterapia
- stopień 4 - operacje paliatywne (resekcja przednia, kolostomia), radykalne leczenie zmian przerzutowych/rth/chth
Radioterapia w raku jelita grubego

Badania kontrolne po leczeniu raka jelita grubego
- Regularne oznaczanie CEA
- co 3 mc w ciągu pierwszych 36 mc
- w przypadku wzrostu CEA wykonać kolonoskopię oraz badanie TK jamy brzusznej i miednicy i rtk lub TK klatki piersiowej
- czułość badania 50-60% (większa jeśli przerzuty do wątroby i przestrzeni zaotrzewnowej niż do otrzewnej, płuc i innych)
- CEA > 20ng/ml - podejrzenie meta do wątroby
- TK + USH jamy brzusznej + oznaczanie CEA - 96% czułość wykrywania zmian w wątrobie
Rak kanału i brzegu odbytu
- rak brzegu odbytu i rak kanału odbytu
- 1,5% raków ppok
- infekcja HPV bardzo często czynnikiem. etiologicznym - rak brzegu odbytu powstaje na podłożu kłykcin kończystych
Rak brzegu odbytu
- neo skóry (TNM jak w raku skóry)
- leczenie - wycięcie miejscowe
- dodatkowo radykalna radiochemioterapia
Rak kanału odbytu
- radiochemioterapia jest leczeniem z wyboru u każdego z rakiem płaskonabłonkowym kanału odbytu
- NIE WOLNO WYKONAĆ AMPUTACJI BRZUSZNO-KRZYŻOWEJ - to błąd
- nowotwór promienioczuły - skutecznośc radiochemioterapii 70%
Co w systemowym leczeniu raka jelita grubego?
- bewacizumab
- panitumumab
- cetuximab





