PÉ Flashcards
Calos simples x Verrugas plantares
Calos: área de atrito ou pressão, linhas cutânea atravessam a zona central da lesão, sem lesões satélites e centro seco e regular. Dor por pressão local
Verrugas: as linhas da pele circundam o centro da lesão sem atravessá-lo, lesões satélites marginais, centro amolecido e irregular com hemorragia punctata em sua base. Dor é desencadeada por compressão latero-lateral da lesão e não pela compressão central
Sensibilidade cutânea do pé
L4 - n. safeno
L5 – n. fibular superficial
S1 – n. sural
S2 – fibular profundo

DEFINA SUPINAÇÃO DO PÉ
Supinação->
Flexão do tornozelo + inversão subtalar+ adução mediotársica e supinação da tarsometatársica
DEFINA PRONAÇAO DO PE
Pronação -> Extensão do tornozelo + eversão subtalar + abdução mediotársica e pronação da tarsometatársica.
AMPLITUDE DE MOVIMENTO DAS ARTICULACOES DO PÉ
FLEXO EXTENSÃO: 25-45
Complexo subtalar:
Movimentos no sentido de inversão e eversão ( supinação e pronação )
20o inversão e 10o eversão
Se bloqueio ADM ou dor região anterior e lateral a ponta do maléolo lateral ; pensar em patologias da subtalar
Complexo Chopart ( médio társica ou talonavicular e calcaneocubóide )
Movimentos de adução e abdução
Palpação cabeça navicular ou cabeça tálus em casos extremos
Complexo articular de Lisfranc ( articulação tarsometatársica)
ADM flexão plantar e dorsal
15o Supinação e 25o pronação do antepé em relação médiopé
Estabilidade funcional em terrenos irregulares
Articulações metatarsofalângicas:
800 flexão dorsal e 30o flexão plantar
Palpação cabeças dos MTT
DESCREVA DEDO:
- MARTELO
- GARR
- TACO DE GOLFE

DEFINIÇÃO PÉ PLANO
Definição: perda do arco longitudinal medial (Campbell 11th)
Arco Longitudinal Normal = 14mm
Pode ser rígido ou flexível
Flexível (Pé plano valgo flexível – incidência menor na idade adulta, 14-23%)
Rígido: Coalizão tarsal, pé talo vertical, outras doenças que afetem a art. subtalar (AR, infecção, tumor)
Coalisão Tarsal pode ser FLEXIVEL ou RIGIDA.
FUNCÕES DAS ARTICULACOES DO PÉ
Funcões
- TibioTarsica Flexo/Extensão
- Subtalar Varo/Valgo + Inversao/Eversao somado ao movimento do Antepé Pronação/Supinação
- Chopart Inversao/Eversao
Valgo-Eixo paralelo-livre-fase de apoio
Varo- Eixo não parelaelo- travada-fase de balanço
-Lisfranc Abduçao/Aduçao
DEFINIÇÃO E CAUSA DE COALIZAO TARSAL
Conexão óssea, cartilaginosa ou fibrosa entre 2 ou mais ossos do retropé e mediopé
Falha na segmentação do mesênquima primitivo
Tecido fibroso pode sofrer metaplasia → osso/cartilag
Apenas 25% se tornam sintomáticos
COALIZAO TARSAL / DEFORMIDADE RÍGIDA
Não é sinônimo de deformidade rígida!!!
Maioria tem retropé fixo em valgo de gravidade variável + algum grau de perda do arco longitudinal normal
Alguns tem pouca deformidade, e esta pode ser flexível.
Especialmente na coalisão calcâneonavicular
INCIDENCIA COALIZAO TARSAL
Incidência de 1% (subdiagnosticada, pode chegar a 2-5%)
50-60% de bilateralidade
10-20% tem mais de 1 barra
Provável herança autossômica dominante, com penetrância quase complete
Artigo RBO > Os locais mais comuns das pontes ósseas são entre o tálus e o calcâneo (talocalcaneana medial) e entre o navicular e o calcâneo, correspondendo a 90% destas, respectivamente com 48% e 44% dos casos de coalizão tarsal
ANORMALIDADES ASSOCAIDAS A COALIZAO TARSAL
Anormalidades associadas (Lovell) + Graves/Bom Prognostico
Hemimielia fibular, síndrome de Apert, síndrome de Nievegert-Pearlman, outras anomalias congênitas (Pfeiffer, Crouzon, Jackson-Weiss and Muenke)
FISIOPATOLOGIA COLAIZACAO TARSAL
Fisiopatologia
Coalisão Bloqueia Eversão Subtalar no início da marcha (apoio).
Altera biomecânica da Chopart – Impacto talonavicular pela sobrecarga a dorsoflexão.
Posição de relaxamento da subtalar é em valgo → menor tensão no lig. Talocalcâneo Interosseo + Ligamento Cervical.
Por um estímulo patológico, fibulares são estimulados por reflexo a Everter o Retropé → “descomprimindo” a subtalar.
Com o tempo, esta posição torna-se FIXA, The reason for progressive
ESPASTICIDADE FIBULARES
Consequência da coalisão tarsal, e não a causa!!
Encurtamento adquirido adaptativo da musculatura fibular
ESPASTICIDADE DOS FIBULARES
- SITUACOES CLINICAS
- COALIZAO TARSAL
Presente em várias outras condições
AR, fx osteocondral, infecção da art. subtalar, neoplasia no tálus ou calcâneo
Stress em inversão pelo examinador provoca clônus!
Reflexo por estiramento devido ao encurtamento.
A deformidade tem EVERSÃO DO RETROPÉ!!
Coalizão Calcaneonavicular
- TIPOS
- OSSIFICAÇÃO
Presente ao Nascimento
só ossifica aos 8-12 a, AI QUE FICA DURO E DÓI
Antes disso, sintomas são raros devido a maleabilidade cartilaginosa ao redor dos centros de ossificação primários do complexo peritalar
Pode ser óssea (sinostose), cartilaginosa (sincondrose) ou fibrosa (sindesmose)
Incompletas (cartilaginosa e fibrosa) são as mais sintomáticas! = Mais móveis também!
No rx mostram margens ósseas irregulares e indistintas
QUAL SINAL É VISTO NA COALIZAO CALCANEONAVICULAR?

OUTROS EXAMES DE IMAGEM PARA COALIZACAO CALCANEONAVICULAR
TAC não é necessária para diagnóstico
Usada para excluir outras barras associadas (5%)
RNM
Pode auxiliar em barras fibrosas/cartilaginosas
PADRÃO OURO É TAC !
Coalizão Calcaneonavicular
Tratamento conservador
Tentar sempre
Reduzir atividades, palmilha firme com sustentação do arco
Imobilização (gessada?) por 4-6 semanas (se sintomático)
Resolve o quadro em 30% dos casos
Pode ficar assintomático por longos períodos ou indefinidamente
Pacientes que chegam por volta de 20 anos com poucos ou nenhum sintoma tendem a permanecer assim pelo resto da vida
Coalizão Calcaneonavicular
Tratamento Cirúrgico
Na falha do tratamento conservador; tem bons resultados
Ressecção ampla da barra + interposição tecidual
Tirar aprox. 1,5-2,5cm de osso; interposição com musculatura (ex. Extensor Curto dos Dedos) ou gordura / ou ambos
Contraindicado
Não fazer se Sinais Artrose!
Acometimentos extensos; > 15º valgo retrope; acometimento de > 50% faceta posterior
Piores Resultados
Osteotomias de correção (medialização do calcâneo / alongamento da coluna lateral): pode ser associada, se desvios acentuados
Artrodese (se Instabilidade ou Artrose)
Tríplice artrodese é a mais recomendada
Em adolescentes mais velhos e adultos, principalmente se já com alt. degenerativas na subtalar ou talonavicular
Como procedimento de salvação se falha da ressecção da barra, em qualquer idade.
Artrodese subtalar: pacientes selecionados, com artrose somente talocalcanea, sem desvio significativo retrop
Coalizão Talocalcanea
Introdução
Barra ossifica de forma completa ou incompleta aos 12-16 anos
Diagnóstico normalmente em adolescentes mais velhos e adultos → mais tarde que a calcaneonavicular
Em casos sintomáticos, TAC pode identificar mais cedo
Coalizão Talocalcanea
Clínica
Sintomas (similar à calcaneonavicular)
Cansaço no pé e dor no retropé com atividades
Queda do arco longitudinal normalmente não é queixa
Exame físico
Principal achado é grande diminuição ou ausência de mobilidade na subtalar
Ao contrário da calcaneonavicular, que pode manter + movimento
Dor a palpação do seio do tarso, na art. talonavicular, nos tendões fibulares e especialmente medial sobre o sustentáculo do tálus
Valgo do retropé, perda do arco longitudinal (maior que na calcaneonavicular) e espasmo dos fibulares
MAIS VELHO 12-16a
MAIS RIGIDEZ SUBTALAR
MAIS PLANO/MENOS ARCO
Coalizão Talocalcanea
Radiografia
AP / Perfil com carga, oblíqua a 45º, axial de Harris (projeção postero-superior oblíqua a 45º)
Axial do calcâneo
Barra óssea entre o sustentáculo do tálus e a faceta medial do tálus
Nas incompletas, irregularidades / perda da distinção das margens articulares
Coalizão Talocalcanea
Radiografia
Perfil
Esporão (“bico”) da cabeça do tálus na margem articular dorsal - (Impacto navicular na cabeca do talus + tração pela capsula anterior)
Sinal do C de Lefleur
Semicirculo esclérótico no calcâneo abaixo da faceta média se continuando até superfície articular tibiotalar
Representa sobreposição entre a margem cortical do sustentáculo do tálus e a barra
Alargamento / arredondamento do processo lateral do tálus ao impactar no sulco do calcâneo
Estreitamento do espaço articular talocalcaneo posterior
Perda da art. subtalar média
***Semicirculo esclérótico no calcâneo abaixo da faceta média se continuando até superfície articular tibiotala
Coalizão Talocalcanea
Outros exames
TAC
Ajuda no diagnóstico quando RX não é conclusivo
Define localização exata
Mostra condições das outras articulações
RNM
Ajuda na identificação de barras incompletas
Coalizão Talocalcanea
Tratamento conservador
Tentar sempre
Reduzir atividades, palmilha firme com sustentação do arco
Imobilização gessada por 4-6 semanas (se sintomático)
Resolve o quadro em 30% dos casos
Infiltração de CTC no seio do tarso pode ajudar
Coalizão Talocalcanea
Tratamento cirúrgico
Se falha do tratamento conservador
Ressecção da barra com interposição (FLH/gordura)
Recomendado em pacientes jovens (9-12a), porém bons resultados descritos em pacientes de 20-30a
Barra deve ter no max. 2-3cm e ser confinada a faceta medial, sem alt. degenerativas em outras articulações → < 50% da articulação acometida, < 15° valgo
Se valgo significativo ou abdução do antepé, fazer junto osteotomia do calcâneo (deslizamento medial ou alongamento lateral)
Artrodese
Se ausência de alt. degenerativas, artrodese subtalar isolada é efetiva.
Em pacientes mais velhos <20-30a
Normalmente tríplice, especialmente se alt. degenerativas na art. talonavicular ou talocalcânea
Na coalizão tarsal, o sinal do C de LEFLEUR é visto na incidência radiográfica
lateral
As coalizoes tarsais mais frequentes sao as
c) talocalcanea e a calcaneonavicular.
Na coalizão tarsal, a imagem radiográfica conhecida como “nariz de tamanduá” é característica da barra
calcaneonavicular, na incidência de perfil.
A coalizão subtalar mais freqüente é a que acomete, no calcâneo, a faceta articular
média.→ TAloCalcanea!
bilateralidade na coalizão tarsal
50%
As coalizões tarsais se tornam assintomáticas com a ossificação da barra e conseqüente rigidez do pé
ERRADO; COALIZÕES TARSAIS SÃO CONEXÕES FIBROSAS , CARTILAGINOSAS OU ÓSSEAS ENTRE DOIS OU MAIS OSSOS DO TARSO; AS MAIS COMUNS SÃO TALOCALCANEANA E CALCANEONAICULARES, QUE OCORREM EM IGUAL FREQÜÊNCIA(JUNTAS 90%); 25% SE TORNAM SINTOMATICAS, COMUMETE QUANDO OCORRE METAPLASIA DA COALISÃO CARTILAGEM PARA OSSO; Lovell 1293;
A coalizão tarsal calcaneonavicular provoca artrose precoce e sua ressecção está indicada mesmo em casos assintomáticos
errado.
TRATAMENTO:
Obj: aliviar a dor, não a eliminação da coalizão ou o restabelecimento do arco longitudinal; portanto, trata apenas casos sintomáticos.
Trat conservador (sempre 1º): modificação de atividade, AINES, palmilhas; gesso. Dor geralm desaparece 48 hs após. Palmilha comum pode ajudar a manter a redução da dor.
Tratamento cirúrgico: indicado pela dor e espasmos musculares crônicos
Na coalizão talocalcânea, o pé é menos rígido e mais plano do que na coalizão calcaneonavicular.
ERRADO
Talocalcânea: faceta média
Calcaneonavicular: processo anterior do calcâneo
Pés com coalizões calcaneonaviculares geralmente são menos rígidos e menos chatos que pés com coalizões talocalcâneas.
LOVELL, 1291
Na coalizão óssea talocalcânea medial, com deformidade fixa do retropé em valgo de até 15 graus, o tratamento indicado é a artrodese talonavicular.
ERRADO
Paciente jovem com TC com área de coalizão < 50%, calcâneo valgo < 15º, sem sinais radiográficos de artrose: ressecção da barra está ganhando popularidade.
TC com área de coalizão > 50%, calcâneo valgo > 16º apresentaram resultados ruins com ressecção da barra óssea. Artrodese tríplice pode ser realizado se os sintomas continuarem.
Marcha → alterações que diminuem ADM tornozelo
Back-kneeing / (marcha c hiperextensão do joelho, palmilha com salto pode melhorar os sintomas)
Marcha com RE pés (“10 pras 2”)
Avaliação Clínica para artrodese tornozelo
Avaliar se há dismetria de mmii
Pode alterar a escolha da artrodese
ADM quadril e joelhos
Valgo ou varo de joelho pode afetar resultado
ADM tíbio-talar
Flexibilidade do retropé
Avaliação neurovascula
exames complementares para artrodese tnz
RX
AP + P com carga
Subluxação tíbio-talar e tilt pilão
Panorâmica e escanometria para dismetrias e deformidades mais graves
TAC
Ocasionalmente, para programar artrodeses em pilão com defeitos ósseos
RNM/CINTILO
Auxilia em casos de dúvida se infecção local
avaliacao do paciente para artrodese tnz
Avaliar o local exato da dor
Descartar outras causas de dor (lombalgia, coxa/gonartrose)
Verificar limitações atuais e capacidade de autocuidado e suporte social, ver se aguenta o pós op
Expectativa do paciente
Artrose é irreversível, função não retorna
Apenas esportes de baixo impacto, com limitações
Limitações de calçados para mulheres
Apenas saltos baixos
Dor residual é possível
avaliar quais comoribdades para realizar artrodese tornozelo
Neuropatia periférica
Não é contra-indicação
Porém considerar tto conservador
Controle de DM (HbA1C<7)
Vasculopatia periférica
Deve ser identificada e tratada antes da cirurgia
Tabagismo
Interfere diretamente na consolidação da artrodese
Autor contraindica o procedimento em fumantes ativos
Artrite inflamatória
Parar medicações anti-TNF no pre-op até consolidação
Prevenir infecções
Deficiência de vitamina D
Suplementar no pós-op
Osteopenia
Investigar e tratar causa antes da cirurgia
Apnéia do sono
Investigar e tratar causa antes da cirurgia
definição de sd tunel tarso
- localização
- tamanho
Definição: compressão do nervo tibial e de seus ramos sob o retináculo dos músculos flexores (ligamento lacinado)
Ligamento lacinado: MM → porção medial do tubérculo calcâneo
Tamanho: 3 cm
Túnel osteofibroso
quais os limites do tunel do tarso?
Limites:
Superior: MM posterior
Inferior: lado medial da tuberosidade do calcâneo
Proximal: contínua com a fáscia profunda da panturrilha
Distal: contínua com a fascia profunda da parte medial da planta
Largura: 2,5 a 3cm
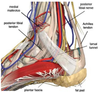
componentes do tunel do tarso?
Componentes: TTVANT-PDH
Tendão tibial posterior
Tendão flexor longo dos dedos
Veia tibial post
Artéria tibial post
Nervo tibial
Tendão flexor longo hálux
quais os 3 ramos do nervo tibial?
Nervo tibial: 3 ramos distais – plantar medial, plantar lateral e calcâneo medial
locais de compressão da sd do tunel do tarso?
Locais de compressão:
Retináculo dos flexores (túnel do tarso proximal)
Fascia profunda do musc abdutor do hálux (túnel do tarso distal)
Região subcalcânea (bolsa adventícia subcalcânea)
mecanismos intrinsico e extrinsico da Sd Tunel Tarso?
Mecanismo Intrínseco
Cistos de bainha tendão
Tendinopatia/tenossinovite
Lipoma / tumor
Fibrose peri-neural
Osteófitos
Varizes
Tumor neural (neurilemoma)
Músculo sóleo acessório
Mecanismo Extrínseco
Sapatos
Trauma ; consolidação viciosa
Deformidade anatômica (coalizão tarsal, valgo do retropé)
Cicatrização pós-cirúrgica
Doença inflamatória sistêmica (gota, LES, AR, espondilite anquilosante)
Edema de membros inferiores
qual a clinica do sd tunel do tarso?
Clínica
Dor medial vaga sem localização precisa
Dor neuropáticas: choque, queimor e latejo
Parestesias intermitentes e dormência face plantar pé, dedos e porção medial distal do calcanhar
Aumento dos sintomas à noite, com repouso ou esforço, elevação ou abaixamento da extremidade
Diferencial com compressão radicular L5-S1
Se retropé valgo ou coalização tarsal – tração nervo TP
exame fisico da sd. tunel do tarso?
Exame físico
Avaliação contra lateral
Anormalidades sensitivas (temperatura, sudorese)
Percussão do nervo tibial (sinal de Tinel +)
Avaliação de neuroma interdigital
Perda de massa muscular dos intrínsecos do pé
Abdutor do 5o ou abdutor do hálux
*Dor com dorsiflexão e eversão do tornozelo + dorsiflexão de todas MTF por 5 a 10 seg (Teste Kinoshita) (“Ki não chuta”) - exacerba sintomas
- Melhora após descompressão túnel
*Teste de compressão ( + S e + E )
- Flexão plantar e inversão do tornozelo
- Pressão digital sobre o túnel do tarso
exames complementares pra dgx sd. tunel do tarso?

tratamento para sd. tunel tarso?

definiçao sd. tunel tarso anterior?
Definição:
Compressão do nervo fibular profundo embaixo do retináculo extensor inferior
Mais comumente corredores e pacientes com osteófitos dorsais
Túnel fibro-ósseo:
Fáscia sobre o tálus e navicular anterior

componentes do tunel do tarso anterior?
Componentes:
Extensor longo e curto do hálux
Extensor longo e curto dos dedos
Tendão tibial anterior
Nervo fibular profundo
Artéria tibial anterior
areas de compressão do tunel do tarso Anterior?
Áreas de compressão:
Articulação tornozelo
Mediotarsal
Metatarsocuneiforme
quais as causas de compressão para sd. tunel tarso anterior?
Causas:
Trauma, principal predisponente
Corrida excessiva
Sapatos apertados
Osteófitos dorsais
Cistos sinoviais
Edema crônico
Lesões expansivas
qual a clinica da sd. tunel do tarso anterior?

exames complementares e tratamento para sd. tunel tarso anterior?

definição neuroma de morton?
Definição:
Neuroma de Morton é uma neuropatia fibrosante e degenerativa que acomete os nervos digitais do pé, principalmente no terceiro espaço metatarsiano causando dor
Definição:
NEURITE INTERDIGITAL É O MELHOR TERMO A SER USADO
neuropatia compressiva do espaço interdigital
Durlacher era o podologista da rainha… Doença neuralgica do nervo plantar
Morton neuroma do pinçamento do ramo digital comum
Haodley tirou o neuroma e curou
Entao existiam varias teorias… Pinçamento do ramo, fraqueza do ligamento metatarsal transverso que permitia que as cabeças do meta caissem e fizessem compressao, oclusao da arteria digital…
Betts -73% ausencia da comunicação e um monte com mais de um neuroma
epidemiologia neuroma de morton?
Epidemiologia
Idade: entre 25 e 50 anos
Sexo: acomete mais mulheres (7:1)
Unilateral + comum
Bilateral: 27% dos caso
qual a fisiopatologia do neuroma de morton?

anatomia patologica do neuroma de morton?
Há espessamento do nervo interdigital por proliferação de tecido fibroso perineural
Aumento de arteríolas intrafasciculares com espessamento de paredes
Desmielinização e degeneração das fibras nervosas com redução no número de axônios
Edema endoneural
Ausência de alterações inflamatórias
Presença de tecido bursal acompanhando
CLINICA DO NEUROMA DE MORTON?
Clínica:
O principal sintoma é dor em queimação na cabeça do metatarseano (entre 3º e 4º )
Dor geralmente é persistente , aumenta com a deambulação e melhora com o repouso e massagem do antepé
Parestesias na região plantar
Duração variável
Piora com uso de calçados (salto alto/bico fino)
Clínica:
Localização + freq: 3º espaço intermetatarsal distal ao ligamento intermetatarsal transverso
Teste compressão látero-lateral
Sinal de Mulder:
Campbell:pode-se ouvir um click quando se comprime manualmente a cabeça dos metatarseanos
Faloppa: click audível + disestesia local
Tarcísio:dor em choque irradiada para os dedos correspondentes
O QUE É O SINAL DE MULDER?
Sinal de Mulder:
Campbell:pode-se ouvir um click quando se comprime manualmente a cabeça dos metatarseanos
Faloppa: click audível + disestesia local
Tarcísio:dor em choque irradiada para os dedos correspondentes
DIAGNOSTICO DIFERENCIAL PARA NEUROMA INTERGIDTAL DE MORTON
Diagnóstico diferencial:
Fratura por stress
Bursite intermetatarseana
Sinovite metatarsofalangeana
Tenosinovite do tendão extensor
Tumor
Trauma agudo
TRATAMENTO PARA NEUROMA DE MORTON?
Tratamento
Conservador:
Coxins metatarsianos
Injeção local com esteróides e xilocaína
Calçados confortáveis
Gelo sob o pé
Cirúrgico: falha do tratamento clínico
Ressecção do tumor (incisão dorsal ou plantar)
Liberação do lig. Intermetatarsal transverso
Bons resultados
EX
ACESSOS PARA NEUROMA DE MORTON?
Tratamento Cirúrgico: incisão plantar
Melhor identificação do nervo (NEUROMA RECORRENTE)
Mais dor pós operatória; altera sensibilidade na ferida
Recuperação mais lenta
Tratamento Cirúrgico: incisão dorsal
Via de acesso mais utilizada
Melhor exposição proximal
Menor dor pós operatória
Recuperação mais rápida——-
ARTÉRIA DIGITAL ACOMPANHA NERVO EM 39% DAS NEURECTOMIAS ; SAI JUNTO
80 A 95% DE BONS RESULTADOS COM RESSECÇÃO DO NEUROMAS
QUAL NOME DA prova da redutibilidade das garras?
manobra de DUCROQUETKELIKIAN / retrações cápsuloligamentares M-F;
signifcado do sinal “dos muitos dedos”?
/ pronação e abdução do antepé /
insuficiência do tendão do tibial posterior;
qual a maior causa de amputação?
Maior causa é doença vascular periférica (90% das amputações no hemisferio Ocidental)
Trauma é a maior causa em jovens, seguido por tumores malignos
indicaçoes para amputação(mmii)?
Única indicação absoluta:
Isquemia irreversível em membro doente ou traumatizado;
Indicações quase absolutas:
Preservar a vida em infecções incontroláveis e tumores;
Indicação relativa:
Anomalias congênitas.
qual a principal causa de amputaçao?

principais indicacoes de amputação de mmii de etiologia traumatica?
quais os escores?
Principais indicações(mais comuns): “Absolutas”
Fx IIIC em tíbia com lesao do n. tibial
Esmagamento com isquemia de mais de 6h
Escores de salvamento de membros:
Mangled Extremity Severity Score (MESS), predict salvage index… (principal)
Mangled = mutilado
quais tens contemplados no escore MESS e a pontuação de cortE?
< ou = a 6: membro viável;
7 ou >: “o resultado eventual é a amputação”
Trauma:
A indicação de amputação depende da experiência e de um bom julgamento clínico pelo cirurgião;
Maioria dos sistemas de pontuação não tem valor Prognóstico para salvamento/amputação do membro, servindo para documentação e orientadores da decisão mas não como indicadores absolutos
Os resultados funcionais de tentativas de salvamento podem ser piores que o da amputação com protetização;

amputação por queimaduras
Elétricas ou térmicas;
A extensão completa da queimadura elétrica pode não ser visível inicialmente.
Insuf. Renal aguda por mioglobinúria
Debridamento (agressivo se necessário, como a amputação), fasciotomia, cuidados com a ferida;
Amputações tardias aumentam o risco de infecção (local e sistêmica), de insuficiência renal, e de morte.
amputação por congelamento
Congelamento:
Congelamento de extremidades (c/ ou s/ hipotermia);
Lesão direta (cristais de gelo) e isquêmica (dano ao endotélio)
Amputação deve ser retardada por até 2 a 6 meses ( aguardar delimitação)
Se cirurgia precoce -> maior risco de infecção
1º Passo -> Recuperação da temperatura
relação de amputação de mmii com infeccções (etiologia)/tempo/prognostico?
Infecção:
Infecções agudas ou crônicas que não respondem a ATB e debridamento cirúrgico;
Fazer amputação sem fechamento primário
Amputação em guilhotina com posterior revisão do coto
No nivel, mantendo bordos evertidos e fechamento mais tarde
Gangrena gasosa - Clostridium perfringens– 24h
debridamento + penicilina + hiperbarica 02
Clostridium – 24h- dor, edema, toxemia, ferida bronzeada, exsudato fétido, sensação de morte iminente, desbridamento radical imediato e altas doses de penicilina. Pode necessitar amputação para salvar a vida
Estreptococo – 3-4 dias – edema grave, dor menos intensa, desbridamento, tratamento aberto da ferida, penicilina. Raramente amputa
Celulite anaeróbia/fasceíte necrotizante – vários dias – enfisema subcutâneo extenso, dor, edema e toxemia mínimos, cheiro fétido, desbridamento + ATB amplo espectro. Raramente amputa
amputaçao x tumores
quais considerações fazer?
Tumores:
Nenhum estudo demonstrou que diferença na qualidade de vida e no impacto psicologico de pacientes com osteossarcomas tratados com amputação/ salvamento
A sobrevida será afetada pelo tratamento?
Morbidade a médio e longo prazo?
Funcao prótese x cx de salvamento?
Consequências psicossociais?
determinar nivel da amputação
- criterios a observar
Se o objetivo for deambulação, amputar o mais distal possível; Se sem, conforto posicional (sentar)
Melhor função com coto mais longo
Coto Energia para Marcha
Transtibial aumenta 40-50%
Transfemoral aumenta 100%
Avaliar:
temperatura/ cor / extensão infecção
pilificação
pulsos/ perfusão
ulceras/ necrose
sensibilidade ( neuropatia – Monofilamento de Semmes-Weinstein)
Velocidade de Marcha em % normal
Pós Trauma
Transtibial 87%
Transfemoral 63%
Vascular
Syme 66%
Transtibial 59%
Transfemoral 44%
amputação
- detalhes tecnicos
- retalhes de pele
Retalhos de Pele e Músculo
Preservar pele mais vascularizada e funcional
Cobrir a extremidade com tecido resistente
Cicatriz não aderente ao osso
5 cm de músculo distal ao osso, de maneira geral
Pra Cicatriz não pode ficar aderida ao osso, cobrir com músculo
Mioplastia: Sutura do músculo ao periósteo ou a fáscia da musculatura oposta
Miodese: Sutura do músculo ou tendão ao osso
Aumenta a força e diminui a atrofia / CI na isquemia grave
amputaçao
- hemostasia
Garrote quase sempre (não usar em muito isquemicos)
Nestes, o flap posterior deve ser o maior, devido à sua melhor vascularização
Exsangüinação com faixa de Esmarch (infecção e tumor: elevar o membro por 5 minutos antes de insuflar o garrote);
ligadura na maioria dos vasos; vasos maiores com ligadura dupla;
Tirar garrote antes do fechamento para hemostasia meticulosa
Dreno por 48 a 72h;
amputação
- nervos
Nervos:
Sempre há formação de neuroma após divisão de um nervo;
Doloroso se posicionado em área de trauma/apoio;
Nervo deve ser isolado, tracionado distalmente (evitar excesso) e seccionado com um corte com lâmina nova; o coto nervoso ficará proximal ao ósseo;
Sepultamento intra-osseo no MMSS (preferivel)
amputação
- osso
Osso:
Evitar dissecção periosteal excessiva;
Ressecar saliências e arestas
Lixar o coto
Tibia com corte frontal de 15 graus
Fibula 1 cm mais curta
amputações abertas
1a Cirurgia de , pelo menos, duas
Pele não é fechada primariamente no coto distal;
Seguido de fechamento secundário, reamputação, revisão ou cirurgia plástica;
Trata/previne infecção, fechamento final posteriormente;
Indicada em infecções e traumas graves com extensa destruição e contaminação;
Facilita curativos e tto de infecção;
ATB até o fechamento completo;
Fechamento secundário dos flaps (invertidos), após desenrolar a pele e devido debridamento;
Já com granulação da ferida;
Colocado dreno de penrose;
Vácuo
seguimento pos-op amputaçao

amputaçao / mmii
- complicações


