Infectiologie pour les internes Flashcards
Vous aider à mémoriser les notions d'infectiologie : - les grandes classes d'antibiotiques - les spectres d'action - l'utilisations en probabiliste dans les infections graves les plus courantes communautaires et nosocomiales
Parmi les ATB suivants, le(s)quel(s) agis(sen)t sur le SARM?
- Piperacilline + Tazobactam
- Linézolide
- Imipénème
- Vancomycine
- Teicoplanine
Parmi les ATB suivants, le(s)quel(s) agis(sen)t sur le SARM?
- Piperacilline + Tazobactam
- Linézolide
- Imipénème
- Vancomycine
- Teicoplanine
Parmi les ATB suivants, le(s)quel(s) agis(sen)t sur les entérobactéries BLSE ?
- Cefotaxime
- Ceftazidime
- Vancomycine
- Meropénème
- Amoxicilline
Parmi les ATB suivants, le(s)quel(s) agis(sen)t sur les entérobactéries BLSE ?
- Cefotaxime
- Ceftazidime
- Vancomycine
- Meropénème
- Amoxicilline
Quels sont les éléments à prendre en compte pour guider le choix d’une antibiothérapie (en citer 6) ?
Quels sont les éléments à prendre en compte pour guider le choix d’une antibiothérapie ?
- foyer infectieux
- caractère nosocomial / communautaire
- écologie du patient / service
- allergie
- gravité du tableau septique
- fonction rénale / hépatique
=> importance de bien connaître la pharmacocinétique (PK) et la pharmacodynamie (PD)
=> infection grave : documentation bactériologique
Quels sont les 3 intérêts d’associer une antibiothérapie?
Quels sont les 3 intérêts d’associer une antibiothérapie?
- Elargir le spectre
- Agir en synergie
- Eviter l’émergence de résistance
-> sur un germe sensible, un ATB à large spectre n’est pas plus efficace qu’un à spectre étroit
importance :
- d’une réévaluation à 48-72h
- d’une adaptation à la fonction rénale
Classement des antibiotiques :
_(_compléter les mots manquants)


Attribuez les grandes classes d’antibiotiques selon le mode d’action :


Concernant la pharmacocinétique des antibiotiques :
La plus petite concentration d’antibiotique qui inhibe toute culture visible d’une souche bactérienne (= effet bactériostatique) est la […]
Concernant la pharmacocinétique des antibiotiques :
La plus petite concentration d’antibiotique qui inhibe toute culture visible d’une souche bactérienne ( = effet bactériostatique est la CMI : concentration minimale inhibitrice
=> Classement S / I / R selon la CMI
Concernant la pharmacocinétique des antibiotiques :
La plus petite concentration d’antibiotique qui ne laisse d’un faible pourcentage de bactéries survivantes (<0,1%) est la […]
Concernant la pharmacocinétique des antibiotiques :
La plus petite concentration d’antibiotique qui ne laisse d’un faible pourcentage de bactéries survivantes (<0,1%) est la CMB : concentration minimale bactéricide
CMB > CMI
Voici le profil pharmacocinétique d’un antibiotique avec une activité temps dépendante, compléter les phrases :
- L’activité est liée au temps passé au dessus de […]
- Objectif : avoir une concentration […] suffisante (> 4 x CMI)
- l’administration idéale doit être […]

Voici le profil pharmacocinétique d’un antibiotique avec une activité temps dépendante :
- L’activité est liée au temps passé au dessus de la CMI (bactéricidie lente)
- Objectif : avoir une concentration résiduelle suffisante (> 4 x CMI)
- Administration idéale doit être discontinue prolongée ou continue

Lors de l’utilisation d’un antibiotique avec une activité temps dépendante :
il est nécessaire d’avoir un temps de contact à C > […]

Lors de l’utilisation d’un antibiotique avec une activité temps dépendante :
il est nécessaire d’avoir un temps de contact à C > CMI

Quel est le critère pharmacocinétique d’importance pour maximiser l’efficacité d’un antibiotique temps dépendant?

Quel est le critère pharmacocinétique d’importance pour maximiser l’efficacité d’un antibiotique temps dépendant?

objectif : maximiser T > CMI
Avec un antibiotique à activité temps dépendante, afin d’assurer :
- un temps de contact à C > CMI
- T( %24h) > CMI
l’administration se fait idéalement par perfusions [mode d’administration]

Avec un antibiotique à activité temps dépendante, afin d’assurer :
- un temps de contact à C > CMI
- T( %24h) > CMI
l’administration se fait idéalement par perfusions fréquentes et prolongées (continue si possible selon la stabilité)

Pour optimiser l’efficacité d’un antibiotique temps dépendant, que peut-on proposer :
- en terme d’administration ?
- en terme de pharmacocinétique ?
Pour optimiser l’efficacité d’un antibiotique temps dépendant, que peut-on proposer :
- administration : par perfusions fréquentes et prolongées (voir continue selon la stabilité)
- pharmacocinétique : il est nécessaire d’avoir une Cantibiotique>CMI maintenue autant que possible (T>CMI)

Concernant les antibiotiques à activité concentration dépendante :
- l’activité est liée à la concentration […] atteinte
- Objectif : avoir un […] de concentration suffisant
- l’administration est [mode d’administration]
Concernant les antibiotiques à activité concentration dépendante :
- l’activité est liée à la concentration maximale atteinte (bactéricidie puissante, rapide)
- Objectif : avoir un pic de concentration suffisant (Cmax>8-10 CMI; ration Cmax/CMI)
- l’administration est discontinue (1-2x/j)


Pour optenir la bactéricidie :

Bactéricidie :

Parmi les antibiotiques suivants, lesquels agissent sur la paroi bactérienne ?
- béta-lactamine
- fluoroquinolone
- linezolide
- aminoside
- glycopeptide
Parmi les antibiotiques suivants, lesquels agissent sur la paroi bactérienne ?
- béta-lactamine
- fluoroquinolone
- linezolide
- aminoside
- glycopeptide

Parmi les antibiotiques suivants, lesquels sont temps-dépendant?
- béta-lactamines
- fluoroquinolones
- linezolide
- aminosides
- glycopeptides
Parmi les antibiotiques suivants, lesquels sont temps-dépendant?
- béta-lactamines
- fluoroquinolones
- linezolide
- aminosides
- glycopeptides
Les 3 groupes d’entérobactéries :

Les 3 groupes d’entérobactéries :

Concernant les Béta-lactamines, quelles affirmations sont vraies ?
- la céfazoline est une C3G
- l’ertapénème est une pénicilline
- la ceftazidime et la céfépime font partie des “nouvelles” C3G
- la pipéracilline fait partie des pénicillines
- l’aztreonam appartient aux béta-lactamines
Concernant les Béta-lactamines, quelles afirmations sont vraies ?
- la céfazoline est une C3G → une C1G
- l’ertapénème est une pénicilline
- la ceftazidime et la céfépime font partie des “nouvelles” C3G
- la pipéracilline fait partie des pénicillines
- l’aztreonam appartient aux béta-lactamines
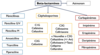
Un peu de chimie…
Les béta-lactamines ont en commun un anneau […]


Concernant le spectre d’action des pénicillines M (Oxacilline, Cloxacilline), il couvre :
- la plupart des Cocci Gram -
- le Pseudomonas aeruginosa
- la Listeria
- le SASM (Staphylocoque aureus sensible à la méticilline)
- le SARM (Staphylocoque aureus résistant à la méticilline)
- les entérobactéries
Concernant le spectre d’action des pénicillines M (Oxacilline, Cloxacilline), il couvre :
- la plupart des Cocci Gram -
- le Pseudomonas aeruginosa
- la Listeria
- le SASM (Staphylocoque aureus sensible à la méticilline)
- le SARM (Staphylocoque aureus résistant à la méticilline)
- les entérobactéries

Concernant le spectre d’action des pénicillines A (Amoxicilline), il couvre :
- le SASM (Staphylocoque aureus sensible à la méticilline)
- toutes les Entérobactéries (les 3 groupes)
- le Pseudomonas aeruginosa
- la Listeria
- les Streptocoques
Concernant le spectre d’action des pénicillines A (Amoxicilline), il couvre :
- le SASM (Staphylocoque aureus sensible à la méticilline)
- toutes les Entérobactéries (les 3 groupes)
- le Pseudomonas aeruginosa
- la Listeria
- les Streptocoques

Concernant le spectre d’action des Pénicilline A + Ac Clavulanique, il couvre le :
- SASM (Staphylocoque aureus sensible à la méticilline)
- SARM (Staphylocoque aureus résistant à la méticilline)
- Pseudomonas aeruginosa
- Listeria
- les Entérobactéries du groupe 2
- Streptocoque
Concernant le spectre d’action des Pénicilline A + Ac Clavulanique, il couvre le :
- SASM (Staphylocoque aureus sensible à la méticilline)
- SARM (Staphylocoque aureus résistant à la méticilline)
- Pseudomonas aeruginosa
- Listeria
- les Entérobactéries du groupe 2
- Streptocoque

Concernant le spectre d’action de la Piperacilline, il couvre :
- SARM
- Streptocoque
- Pseudomonas aeruginosa
- Entérobactéries BLSE
- Neisseria
Concernant le spectre d’action de la Ticarcilline / Piperacilline, il couvre :
- SARM
- Streptocoque
- Pseudomonas aeruginosa
- Entérobactéries BLSE
- Neisseria

Concernant le spectre d’action de la Ticarcilline / Piperacilline + inh. ß-lactamase, il couvre le :
- SASM (Staphylocoque aureus sensible à la méticilline)
- SARM (Staphylocoque aureus résistant à la méticilline)
- Streptocoque
- les anaérobies
- toutes les Entérobactéries
Concernant le spectre d’action de la Ticarcilline / Piperacilline + inh. ß-lactamase, il couvre le :
- SASM (Staphylocoque aureus sensible à la méticilline)
- SARM (Staphylocoque aureus résistant à la méticilline)
- Streptocoque
- les anaérobies
- toutes les Entérobactéries

Concernant le spectre d’action des C1G / C2G, il couvre le :
- SASM (Staphylocoque aureus sensible à la méticilline)
- SARM (Staphylocoque aureus résistant à la méticilline)
- les anaérobies
- les Entérobactéries du groupe 1
- Pseudomonas aeruginosa
Concernant le spectre d’action des C1G / C2G, il couvre le :
- SASM (Staphylocoque aureus sensible à la méticilline)
- SARM (Staphylocoque aureus résistant à la méticilline)
- les anaérobies
- les Entérobactéries du groupe 1
- Pseudomonas aeruginosa

Concernant le spectre d’action des C3G, il couvre :
- le SAMS (staphylocoque aureus sensible à la méticilline)
- le SAMR (staphylocoque aureus résistant à la méticilline)
- les anaérobies
- Neisseria meningitidis
- toutes les entérobactéries (les 3 groupes)
Concernant le spectre d’action des C3G, il couvre :
- le SAMS (staphylocoque aureus sensible à la méticilline)
- le SAMR (staphylocoque aureus résistant à la méticilline)
- les anaérobies
- Neisseria meningitidis
- toutes les entérobactéries (les 3 groupes)